





 Рейтинг: 4.2/5.0 (1893 проголосовавших)
Рейтинг: 4.2/5.0 (1893 проголосовавших)Категория: Инструкции
¦ Необходимо обеспечить постоянный и надёжный доступ к вене (в большинстве случаев достаточно катетеризации крупной периферической вены).
¦ Следует стремиться к тому, чтобы при проведении реанимационных мероприятий не присутствовали посторонние лица.
¦ Показан вызов специализированной (реанимационной, кардиологической, интенсивной терапии) бригады СМП.
Дефибриллятор, дефибриллятор-монитор незаменим для оказания скорой медицинской помощи при фибрилляции желудочков и проведения электроимпульсной терапии при тахиаритмиях, непосредственно угрожающих жизни.
Для службы скорой медицинской помощи актуальны два типа дефибрилляторов:
¦ наружные неавтоматические ручные дефибрилляторы для проведения электрической дефибрилляции и электроимпульсной терапии медицинским персоналом;
¦ автоматические внешние дефибрилляторы для проведения дефибрилляции медицинским и немедицинским персоналом.
Очевидно, что абсолютно все выездные бригады скорой медицинской помощи должны быть оснащены дефибрилляторами с автономным питанием.
Фельдшерские выездные бригады скорой медицинской помощи целесообразно оснащать автоматическими внешними дефибрилляторами, которые сами (причём с очень высокой точностью) определяют потребность в проведении электрической дефибрилляции и её параметры.
Для врачебных бригад больше подходят «классические» наружные неавтоматические дефибрилляторы.
Большинство современных наружных неавтоматических дефибрилляторов позволяют проводить дефибрилляцию, электроимпульсную терапию, электрокардиостимуляцию, мониторирование и регистрацию ЭКГ. Практически во всех таких аппаратах для предотвращения нанесения разряда в ранимую фазу сердечного цикла, соответствующую зубцу Т на ЭКГ, предусмотрена возможность синхронизировать электрическое воздействие с комплексом QRS (разряд подаётся через 20—50 мс после появления на ЭКГ зубца R).
В то же время эффективность, безопасность и эксплуатационные характеристики дефибрилляторов существенно различаются.
При проведении сердечно-лёгочной реанимации особое значение имеет форма импульса дефибриллятора. Дефибрилляция биполярным импульсом более эффективна, чем монополярным. В значительной степени это связано с тем, что биполярный импульс производит не только де-, но и реполяри-зацию миокарда. Вероятность повреждения тканей биполярным импульсом той же энергии меньше, чем монополярным. В рекомендациях по сердечно-легочной реанимации Американской кардиологической ассоциации (AHA), Европейского совета по реанимации (ERC) и Международного комитета по координации в области реаниматологии (ILCOR) отмечается, что энергия разряда для двухфазных импульсов должна быть от 120 до 200 Дж, а двухфазные импульсы более 200 Дж не используются.
Дефибрилляцию аппаратами с монофазной формой импульса осуществляют электрическим разрядом с энергией 200—360 Дж, а при использовании дефибрилляторов с бифазной формой импульса — 120—200 Дж.
Лучше наносить электрический разряд после предварительного электрокардиографического подтверждения фибрилляции желудочков. Если клиническая картина не вызывает серьёзных сомнений, пульс на сонных артериях не определяется и есть возможность выполнить дефибрилляцию в течение 30 с, то её проводят «вслепую», не теряя времени на проведение дополнительных диагностических мероприятий, регистрацию ЭКГ и начало сердечно-лёгочной реанимации.
Удобнее работать с двумя ручными электродами, один из которых устанавливают над зоной сердечной тупости, второй — под правой ключицей, а если электрод спинной — то под левой лопаткой. Между электродами и кожей прокладывают салфетки, хорошо смоченные раствором натрия хлорида, или используют специальные токопроводящие пасты. В момент нанесения разряда электроды с силой прижимают к грудной клетке.
После нанесения разряда сразу или через непродолжительный период быстросменяющихся «постконверсионных» аритмий может восстановиться сердечный ритм.
Неотложные состояния при заболеваниях сердечно-сосудистой системы ¦ 18
Если фибрилляция желудочков сохраняется, то немедленно повторяют разряд с энергией 300 Дж. При отсутствии эффекта следующую дефибрилляцию проводят разрядом максимальной энергии (360 Дж при монофазной форме импульса или 200 Дж при бифазной форме импульса).
При устойчивости к дефибрилляции очередной разряд максимальной энергии осуществляют через 1 мин после введения лидокаина 1,5 мг/кг. Если фибрилляция желудочков сохраняется, то введение лидокаина в той же дозе и разряд максимальной энергии повторяют.
При отсутствии результата дефибрилляцию проводят через 1—2 мин после введения 300 мг амиодарона (кордарона*). Если фибрилляция желудочков сохраняется, то через 3—5 мин амиодарон вводят в дозе 150 мг и повторяют разряд максимальной энергии.
При сохраняющейся фибрилляции желудочков дефибрилляцию разрядом максимальной энергии повторяют после введения 1000 мг прокаинамида (новокаинамида*), а у пациентов с исходной гипомагниемией или с передозировкой сердечных гликозидов — после введения 1—2 г магния сульфата.
Если после дефибрилляции наступает асистолия, то прогноз обычно неблагоприятный. В этом случае, продолжая сердечно-лёгочную реанимацию, повторно вводят эпинефрин (адреналин*) и атропин.
При наличии электрической активности сердца следует попытаться провести эндокардиальную или чрескожную электрокардиостимуляцию желудочков.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Всем пациентам, перенесшим клиническую смерть на догоспитальном этапе, показана экстренная госпитализация. Госпитализация должна проводиться при обязательном обеспечении возможности проведения дефибрилляции в процессе транспортировки и сохранении надёжного венозного доступа.
Пациентов, перенесших клиническую смерть, следует доставлять непосредственно в реанимационное отделение и из рук в руки передавать дежурному реаниматологу.
ЛЕЧЕНИЕ ПОСЛЕ ПРОВЕДЕНИЯ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
После восстановления кровообращения, прежде всего, следует обеспечить постоянную готовность к повторному проведению реанимационных мероприятий в полном объёме. Пациенты, перенесшие фибрилляцию желудочков, нуждаются в постоянном визуальном наблюдении и монитори-ровании ЭКГ.
Показаны оксигенотерапия и катетеризация периферической вены для сохранения постоянного венозного доступа.
После продолжительной сердечно-лёгочной реанимации для профилактики повреждения головного мозга обкладывают голову и шею пузырями со льдом, поддерживая температуру в наружном слуховом проходе на уровне 34 °С.
ПРЕКРАЩЕНИЕ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Прекращение реанимационных мероприятий возможно, если при использовании всех доступных методов не отмечены признаки эффективности сердечно-лёгочной реанимации в течение 30 мин. При этом следу
ет иметь в виду, что указанные 30 мин необходимо считать не от начала проведения сердечно-лёгочной реанимации, а с того момента, когда она перестала быть эффективной, т.е. через 30 мин отсутствия электрической активности сердца, сознания и спонтанного дыхания.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
При осуществлении реанимационных мероприятий велика цена любых тактических или технических ошибок, поэтому на типичных из них целесообразно остановиться особо.
¦ Затягивание начала сердечно-лёгочной реанимации, потеря времени на второстепенные диагностические, организационные и лечебные процедуры.
¦ Отсутствие единого руководителя, присутствие посторонних лиц.
¦ Неправильная техника проведения закрытого массажа сердца (чаще всего недостаточная частота и недостаточная глубина компрессий).
¦ Неправильная техника ИВЛ (не обеспечены проходимость дыхательных путей, герметичность при вдувании воздуха).
¦ Перерывы в проведении закрытого массажа сердца и ИВЛ более 30 с.
¦ Продолжительный поиск венозного доступа, повторные безуспешные попытки интубации трахеи.
¦ Позднее начало введения эпинефрина (адреналина*) или большие (превышающие 5 мин) интервалы между инъекциями.
¦ Отсутствие постоянного контроля над эффективностью закрытого массажа сердца и ИВЛ.
¦ Задержка проведения электрической дефибрилляции (в том числе необоснованные попытки перевода мелковолновой фибрилляции в крупноволновую), неправильно выбранная энергия разряда (особенно при использовании дефибрилляторов устаревших конструкций или аппаратов с бифазной формой импульса).
¦ Несоблюдение рекомендованных соотношений между компрессиями и вдуванием воздуха (30:2).
¦ Отсутствие учёта проводимых лечебных мероприятий, контроля над выполнением назначений и временем.
¦ Преждевременное прекращение реанимационных мероприятий.
¦ Ослабление контроля над больным после восстановления кровообращения и дыхания.
АППАРАТЫ, УСТРОЙСТВА ДЛЯ УСЛОЖНЁННОЙ СЕРДЕЧНО-ЛЁГОЧНОЙ
¦ Кардиопамп — устройство для проведения сердечно-лёгочной реанимации методом активной компрессии-декомпрессии. Кардиопамп присасывается к грудине в момент первой компрессии грудной клетки. При подъёме ручки кардиопампа осуществляется активная декомпрессия (искусственная диастола). Глубина компрессий должна составлять 4—5 см, частота 100 в 1 мин, соотношение фаз 1:1. Усилие, необходимое для полноценной компрессии, составляет 40—50 кг, для декомпрессии — 10—15 кг (контролируется по шкале на ручке устройства). Применение метода активной компрессии-декомпрессии существенно увеличивает объём как искусственного кровотока, так и вентиляции лёгких, улуч
Неотложные состояния при заболеваниях сердечно-сосудистой системы ¦ 19
шает непосредственные и отдалённые результаты сердечно-лёгочной реанимации.
¦ Пищеводно-трахеальная комбинированная трубка. Для улучшения качества проведения ИВЛ, восстановления и поддержания проходимости дыхательных путей, предупреждения аспирации желудочного содержимого используют специальную пищеводно-трахеальную комбинированную трубку «Combitube». Применение пищеводно-трахеальной комбинированной трубки технически просто, занимает не более 20 с, эффективно и безопасно как при попадании трубки в пищевод, так и (в редких случаях) в трахею.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
¦ Амиодарон (кордарон*) — антиаритмический препарат III класса (по классификации Е. Vaughan-Williams, 1969, 1984), увеличивает продолжительность потенциала действия и реполяризации. Помимо антиаритмического, амиодарон оказывает р-адреноблокирующее и вазодилати-рующее действие. Амиодарон является средством выбора для лечения фибрилляции желудочков, устойчивой к электрической дефибрилляции, и для лечения большинства тахиаритмий, особенно у пациентов с сердечной недостаточностью или с острым инфарктом миокарда. При устойчивой к электрическому разряду фибрилляции желудочков амио-дарон вводят в/в 300 мг (6 мл 5 % р-ра), после чего проводят дефибрилляцию разрядом максимальной энергии. При отсутствии эффекта перед проведением следующей дефибрилляции повторно в/в вводят ещё 150 мг (3 мл 5 % р-ра). Суточная доза амиодарона при в/в введении не должна превышать 1200 мг.
¦ Лидокаин — антиаритмический препарат I-b класса (по классификации Е. Vaughan-Williams, 1969, 1984), является блокатором быстрых натриевых каналов, замедляет скорость начальной деполяризации клеток с быстрым электрическим ответом (мембраностабилизатор), укорачивает эффективный рефрактерный период. При фибрилляции желудочков, устойчивой к электрической дефибрилляции, вводят в/в быстро в дозе 1,5 мг/кг (в среднем 120 мг, т.е. 6 мл 2% р-ра), после чего наносят электрический разряд максимальной энергии. При необходимости введение лидокаина в той же дозе и дефибрилляцию повторяют. Максимальная доза лидокаина — 3 мг/кг.
¦ Прокаинамид (новокаинамид * ) — универсальный антиаритмический препарат I-a класса (по классификации Е. Vaughan-Williams, 1969, 1984), блокатор быстрых натриевых каналов мембраны, замедляет скорость начальной деполяризации клеток с быстрым электрическим ответом (мембраностабилизатор), увеличивает эффективный рефрактерный период (удлиняет интервал Q-T). При проведении реанимационного пособия вводят в/в в дозе 1000 мг (до 17 мг/кг) перед нанесением очередного электрического разряда максимальной энергии.
¦ Магния сульфат как основное лекарственное средство применяют для подавления двунаправленной веретенообразной желудочковой тахикардии. Назначают магния сульфат в дозе 1—2 г (4—8 мл 25% р-ра) в/в.
¦ Натрия гидрокарбонат в реанимационной кардиологической практике используется редко. Применяют при наличии специальных показаний:
исходной гиперкалиемии (класс I), исходном ацидозе (класс IIa), при передозировке трициклических антидепрессантов (класс IIa), после продолжительного проведения реанимационных мероприятий у больных, которым проведена интубация трахеи (класс IIb), при наличии возможности оперативного контроля кислотно-основного состояния и исключительно в условиях проведения адекватной вентиляции лёгких. Необходимое количество натрия гидрокарбоната (ммоль) рассчитывают, умножив 0,3 на дефицит оснований (ммоль/л) и на массу тела (кг). Половину рассчитанной дозы вводят в/в струйно, вторую половину — капельно, стремясь снизить дефицит оснований до 5 ммоль/л и менее при значении pH крови 7,3—7,5. В случаях, когда ощелачивающую терапию проводят без лабораторного контроля, натрия гидрокарбонат сначала вводят в дозе 1 ммоль/кг, а затем по 0,5 ммоль/кг через каждые 10 мин сердечно-лёгочной реанимации. Следует исходить из того, что 1 л 4% р-ра содержит 476 ммоль натрия гидрокарбоната (соответственно 1 мл — примерно 0,5 ммоль). Таким образом, первое вливание 4% р-ра натрия гидрокарбоната осуществляют из расчёта 2 мл/кг, а последующие — 1 мл/кг. Передозировка натрия гидрокарбоната приводит к метаболическому алкалозу, имеющему не менее негативные последствия, чем ацидоз (нарушение транспорта кислорода, аритмии, остановка сердца в систоле). Основной метод коррекции ацидоза в реанимационной кардиологической практике — гипервентиляция.
¦ Препараты кальция при сердечно-лёгочной реанимации противопоказаны. При оказании реанимационного пособия их применяют только у больных с исходной гиперкалиемией, например, при хронической почечной недостаточности или в случае передозировки антагонистов кальция.
¦ Другие лекарственные препараты, используемые при проведении сердечно-лёгочной реанимации, описаны в разделе «Первичная сердечно-легочная реанимация».
Качественному проведению реанимационных мероприятий способствует применение соответствующих рекомендаций. В представленных ниже рекомендациях по скорой медицинской помощи при внезапной сердечной смерти лечебные мероприятия приведены с учётом международных стандартов по сердечно-лёгочной реанимации (International Guidelines, 2000; Coference on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care) и изменений, внесённых в стандарты сердечно-лёгочной реанимации Американской кардиологической ассоциации (ACLS, 2005).
Основные изменения в этих версиях стандартов сердечно-лёгочной реанимации.
¦ Частота компрессий должна составлять 100 в 1 мин (класс IIb). соотношение компрессий и вентиляции у взрослых 30:2 (класс IIb).
¦ Для проведения ИВЛ основной методикой признана масочная (класс IIa), интубация трахеи может осуществляться высококвалифицированным персоналом, особенно при длительной сердечно-лёгочной реанимации или транспортировке.
¦ При проведении сердечно-лёгочной реанимации вводить эпинефрин (адреналин) в/в следует по 1 мг (в трахею по 2 мг) каждые 3—5 мин
Неотложные состояния при заболеваниях сердечно-сосудистой системы ¦ 20
(класс IIa), нарастающие и высокие дозы эпинефрина (адреналина) использовать нецелесообразно.
¦ Применение бретилия тозилата (орнида) при фибрилляции желудочков, рефрактерной к электроимпульсной терапии, не показано, в этих случаях препаратами выбора признаны амиодарон (класс II b) и лидо-каин (класс не определен).
¦ При фибрилляции желудочков в качестве альтернативы адреналину однократно может быть использован вазопрессин (класс IIb).
РЕКОМЕНДАЦИИ ПО ОКАЗАНИЮ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ
ПРИ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ
¦ Отсутствие сознания и пульса на сонных артериях.
¦ Несколько позже — прекращение дыхания.
По данным ЭКГ в процессе проведения сердечно-лёгочной реанимации дифференцируют:
¦ фибрилляцию желудочков (более чем в 80 % случаев);
При невозможности экстренной регистрации ЭКГ ориентируются по проявлениям начала клинической смерти и реакции на сердечно-лёгочную реанимацию.
? развивается внезапно, симптомы появляются последовательно: исчезновение пульса на сонных артериях и потеря сознания — однократное тоническое сокращение скелетных мышц — нарушения и остановка дыхания;
? реакция на своевременно начатую сердечно-лёгочную реанимацию положительная, на её прекращение — быстрая отрицательная.
? симптоматика развивается относительно постепенно: помрачение сознания — двигательное возбуждение — стон — тонико-клонические судороги — непроизвольное мочеиспускание (дефекация) — нарушения дыхания;
? при проведении закрытого массажа сердца — быстрый положительный эффект, сохраняющийся некоторое время после прекращения сердечно-лёгочной реанимации.
¦ Электромеханическая диссоциация при массивной ТЭЛА:
? возникает внезапно (часто в момент физического напряжения или натуживания) и проявляется отсутствием сознания и пульса на сонных артериях, а у части больных — прекращением дыхания, резким цианозом кожи верхней половины тела, набуханием шейных вен;
? при своевременном начале сердечно-лёгочной реанимации определяются признаки её эффективности.
¦ Электромеханическая диссоциация при разрыве миокарда, тампонаде сердца:
? развивается внезапно (часто на фоне тяжёлой ангинозной боли), проявляется внезапной потерей сознания и исчезновением пульса на сонных артериях, протекает без судорожного синдрома;
? признаки эффективности сердечно-лёгочной реанимации полностью отсутствуют;
? на спине быстро появляются гипостатические пятна.
¦ Электромеханическая диссоциация вследствие других причин (гипо-волемии, гипоксии, напряжённого пневмоторакса, передозировки ЛС, нарастающей тампонады сердца):
? никогда не возникает абсолютно внезапно, но всегда развивается на фоне прогрессирования соответствующей симптоматики.
1. При фибрилляции желудочков и невозможности немедленной дефибрилляции: немедленно начать сердечно-лёгочную реанимацию, как можно быстрее обеспечить возможность проведения дефибрилляции.
2. Закрытый массаж сердца проводить с частотой 100 в 1 мин с соотношением продолжительности компрессии и декомпрессии 1:1; более эффективно применение кардиопампа.
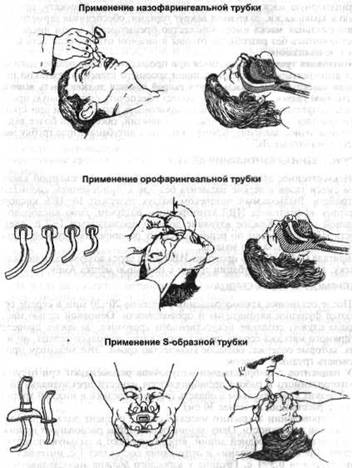
3. Основной метод ИВЛ — масочный (соотношение компрессий и дыхания у взрослых 30:2), обеспечить проходимость дыхательных путей (запрокинуть голову, выдвинуть вперед нижнюю челюсть, ввести воздуховод, по показаниям — санировать дыхательные пути);
? использовать 100% кислород;
? не прерывать массаж сердца и ИВЛ более чем на 30 с.
4. Катетеризировать центральную или крупную периферическую вену.
5. Эпинефрин (адреналин*) по 1 мг каждые 3—5 мин проведения сердечно-лёгочной реанимации (способ введения здесь и далее — см. примечание).
6. Как можно раньше — дефибрилляция 200 Дж;
? нет эффекта — дефибрилляция 300 Дж;
? нет эффекта — дефибрилляция 360 Дж;
? нет эффекта — см. п. 7.
7. Действовать по схеме: препарат — массаж сердца и ИВЛ, через 30—60 с — дефибрилляция 360 Дж:
? лидокаин 1,5 мг/кг — дефибрилляция 360 Дж;
? нет эффекта — через 3 мин повторить инъекцию лидокаина в той же дозе и дефибрилляцию 360 Дж;
? нет эффекта — амиодарон (кордарон*) 300 мг — дефибрилляция 360 Дж;
? нет эффекта — через 5 мин повторить инъекцию амиодарона в дозе 150 мг — дефибрилляция 360 Дж;
? при исходной гипомагниемии или желудочковой тахикардии torsadedepointes — магния сульфат 1—2 г;
? при фибрилляции желудочков, рефрактерной к предшествующей терапии, прокаинамид (новокаинамид*) 1000 мг — дефибрилляция 360 Дж;
? в паузах между разрядами проводить закрытый массаж сердца и ИВЛ.
8. При асистолии:
? если невозможно исключить атоническую стадию фибрилляции желудочков, действовать как при фибрилляции желудочков (пп. 1—7);
? при асистолии — выполнить пп. 2—5;
? нет эффекта — атропин по 1 мг через 3—5 мин до получения эффекта или достижения общей дозы 0,04 мг/кг;
? ЭС как можно раньше;
Неотложные состояния при заболеваниях сердечно-сосудистой системы ¦ 21
? может быть эффективно введение аминофиллина (эуфиллина) 240—
9. При электромеханической диссоциации:
? выполнить пп. 2—5;
? установить и корректировать её возможную причину (гиповолемия — инфузионная терапия, гипоксия — гипервентиляция, ацидоз — гипервентиляция и натрия гидрокарбонат, напряжённый пневмоторакс — торакоцентез, тампонада сердца — перикардиоцентез, массивная ТЭЛА — см. соответствующие рекомендации).
10. Мониторировать жизненно важные функции (кардиомонитор, пуль-соксиметр).
11. Госпитализировать после возможной стабилизации состояния непосредственно в отделение реанимации, обеспечив проведение реанимационных мероприятий в процессе транспортировки в полном объёме.
12. Сердечно-лёгочную реанимацию можно прекратить, если при использовании всех доступных методов нет признаков ее эффективности в течение 30 мин.
Основные опасности и осложнения
? продолжающаяся или рецидивирующая фибрилляция желудочков;
? переполнение желудка воздухом;
? аспирация желудочного содержимого.
¦ При интубации трахеи:
? ларинго- и бронхоспазм;
? повреждение слизистых, зубов, пищевода.
¦ При закрытом массаже сердца:
? перелом грудины, рёбер;
¦ При пункции подключичной вены:
? пункция подключичной артерии, лимфатического протока;
¦ Дыхательный и метаболический ацидоз.
— При фибрилляции желудочков и возможности проведения немедленной (в течение 30 с) дефибрилляции — дефибрилляция 200 Дж, далее действовать по пп. 6 и 7.
— При применении дефибрилляторов с двухфазной формой импульса использовать энергию от 120 до 200 Дж.
— Начинать реанимационные мероприятия с прекардиального удара целесообразно лишь в самом начале клинической смерти, при невозможности своевременного нанесения электрического разряда.
— Все ЛС во время сердечно-лёгочной реанимации вводить внутривенно быстро.
— При использовании периферической вены следует выбирать сосуды возможно большего диаметра, препараты смешивать с 20 мл р-ра натрия хлорида.
— При отсутствии венозного доступа эпинефрин (адреналин * ), атропин, лидокаин (увеличив рекомендуемую дозу в 2 раза) вводить в трахею в 10 мл р-ра натрия хлорида.
— Альтернативой эпинефрину (адреналину * ) при фибрилляции желудочков может быть вазопрессин, через 5—10 мин после однократного введения вазопрессина 40 ЕД следует переходить к введению эпи-нефрина (адреналина * ).
— Интубацию трахеи (не более чем за 30 с) может выполнять только высококвалифицированный персонал при длительной сердечно-лёгочной реанимации или транспортировке.
— Основной метод коррекции ацидоза — гипервентиляция.
— Натрия гидрокарбонат по 1 ммоль/кг (2 мл/кг 4% р-ра), затем по 0,5 ммоль/кг каждые 5—10 мин может быть показан только при продолжительной сердечно-лёгочной реанимации либо при предшествовавших прекращению кровообращения гиперкалиемии, ацидозе, передозировке трициклических антидепрессантов, гипок-сическом лактат-ацидозе (исключительно при условии проведения адекватной ИВЛ!).
— Препараты кальция показаны только при тяжёлой исходной гиперка-лиемии или передозировке антагонистов кальция.
Боль в груди — одна из самых частых жалоб больных при вызове СМП. У всех пациентов необходимо исключить состояния, угрожающие жизни (инфаркт миокарда, ТЭЛА, расслоение аорты, пневмоторакс, разрыв пищевода).
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причины боли в груди приведены в табл. 3-1, а частота различных причин — на рис. 3-2.
Характеристика боли в груди при некоторых заболеваниях. ¦ Приступ стенокардии
? Боль сжимающая, давящая, иногда жгучая. Дыхание или изменение положения тела практически не влияет на интенсивность боли.
? Появляется при физической или эмоциональной нагрузке; в покое или во время сна при вазоспастической стенокардии и при высоком функциональном классе стенокардии.
Неотложные состояния при заболеваниях сердечно-сосудистой системы ¦ 22
Таблица 3-1. Причины боли в груди
ПричинаЧастыеМенее частые или редкие
1 Кардиопамп (CARDIO PUMP) Плотное прилегание рабочей поверхности Плотное прилегание рабочей поверхности Всасывающее действие с эффектом поднятия передней грудной стенки и расширением грудной полости, Всасывающее действие с эффектом поднятия передней грудной стенки и расширением грудной полости, Интегрированный в верхнюю часть манометр с индикацией давления 30- 50 кг (глубина 4-5 см) или декомпрессии 10-15 кг Интегрированный в верхнюю часть манометр с индикацией давления 30- 50 кг (глубина 4-5 см) или декомпрессии 10-15 кг Компрессор-декомпрессор для закрытого массажа сердца 
2 Механизм действия массажа сердца Теория "сердечного насоса" Теория "сердечного насоса" Кровь изгоняется прямым сдавлением сердца между грудиной и позвоночником. Теория "торакального насоса" Теория "торакального насоса" Повышение внутригрудного давления сдввливает сосуды легких и передается на камеры сердца. Обе теории достаточно обоснованны и дополняют друг друга. Обе теории достаточно обоснованны и дополняют друг друга. Непрямой массаж сердца обеспечивает около 30% мозгового и 10% миокардиального кровотока. 
3 Показаниями к открытому массажу сердца Обширные проникающие ранения грудной клетки; Обширные проникающие ранения грудной клетки; «Флотирующая» грудная клетка (множественные переломы ребер и/или грудины) «Флотирующая» грудная клетка (множественные переломы ребер и/или грудины) Деформация грудной клетки или резкая эмфизема, мешающие адекватной компрессии Деформация грудной клетки или резкая эмфизема, мешающие адекватной компрессии Выраженная гипотермия («жесткие» ткани) Выраженная гипотермия («жесткие» ткани) Разрыв аневризмы аорты или тампонада сердца, не устраняемая пункцией перикарда Разрыв аневризмы аорты или тампонада сердца, не устраняемая пункцией перикарда Остановка сердца во время или сразу после операций в грудной клетке Остановка сердца во время или сразу после операций в грудной клетке 
4 Сочетание ИВЛ и массажа сердца соотношение дыхательных движений и компрессий грудной клетки должно было 2. 15 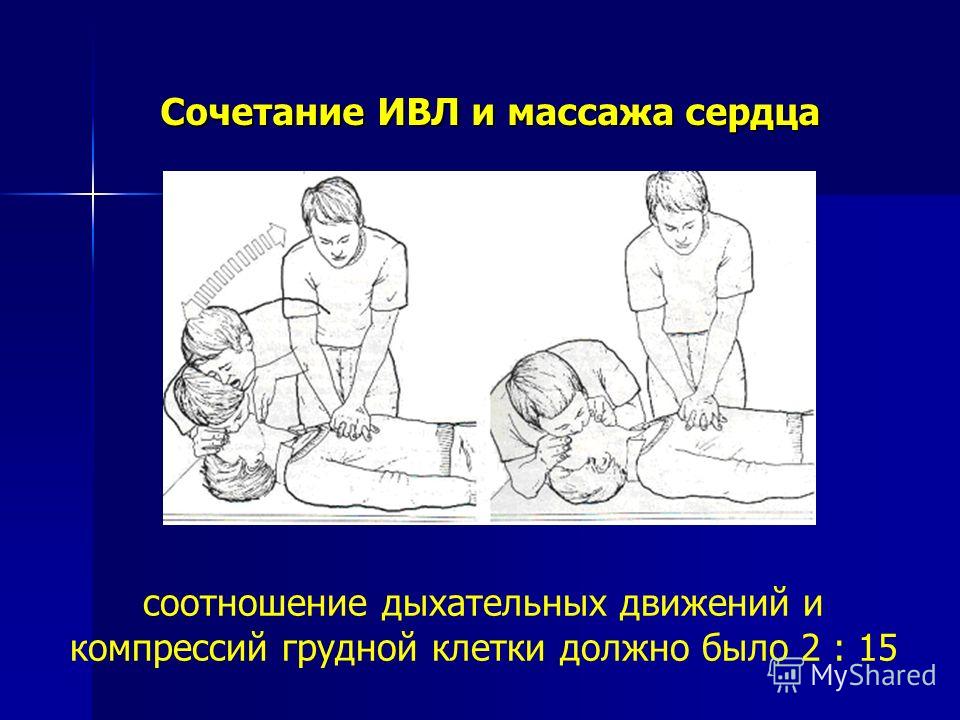
5 Сжатие грудной клетки с одновременным вдохом Сжатие грудной клетки с одновременным вдохом Сдавление мелких бронхов Сдавление мелких бронхов Задержка в в легких воздуха Auto PEEP Задержка в в легких воздуха Auto PEEP Вставленная вбдоминальная компрессия сжатие живота одновременно с сжатием грудной клетки Вставленная вбдоминальная компрессия сжатие живота одновременно с сжатием грудной клетки Активная компрессия-декомпрессияш Активная компрессия-декомпрессияш 
8 Дефибрилляция должна проводиться В больнице - в течение 3минут. В больнице - в течение 3минут. Вне больницы - не менее 5 минут. Вне больницы - не менее 5 минут. Предполагается разместить портативные автоматические дефибрилляторы в общественных зданиях. 
9 Автоматированные дефибрилляторы, устанавливаемый в супермаркетах, вокзалах, аэропортах 
10 Федеральный комитет по авиации США обязал все американские авиакомпании снабдить автоматическими дефибрилляторами все самолеты весом более 3 тонн, на которых есть хотя бы одна стюардесса. все американские авиакомпании снабдить автоматическими дефибрилляторами все самолеты весом более 3 тонн, на которых есть хотя бы одна стюардесса. 
11 В двух аэропортах и крупных казино Чикаго автоматические дефибрилляторы. автоматические дефибрилляторы. Результат – Результат – Ввыжили 69%. Ввыжили 69%. Общая выживаемость в самом Чикаго составляет 2%. Общая выживаемость в самом Чикаго составляет 2%. 
12 D. Введение лекарственных средств Внутривенный (в центральную вену). Внутривенный (в центральную вену). Эндотрахеальный (атропин, адреналин, лидокаин – через катетер в трахею. Препарат разводят 10 мл 0,9% NaCL в дозе в 22,5 раза больше, чем при внутривенном введении. Эндотрахеальный (атропин, адреналин, лидокаин – через катетер в трахею. Препарат разводят 10 мл 0,9% NaCL в дозе в 22,5 раза больше, чем при внутривенном введении. Внутрисердечный - «путь отчаяния» (в 40% повреждаются крупные коронарные артерии). Внутрисердечный - «путь отчаяния» (в 40% повреждаются крупные коронарные артерии). Сублингвальный (инъекция под язык). Сублингвальный (инъекция под язык). 
13 ПРИЗНАКИ ЭФФЕКТИВНОСТИ СЛР - сужение ранее расширенных зрачков, - сужение ранее расширенных зрачков, - уменьшение цианоза (синюшности кожи), - уменьшение цианоза (синюшности кожи), - пульсация крупных артерий (прежде всего сонной) соответственно частоте массажа, - пульсация крупных артерий (прежде всего сонной) соответственно частоте массажа, - появление самостоятельных дыхательных движений. - появление самостоятельных дыхательных движений. Продолжать массаж следует до момента восстановления самостоятельных сердечных сокращений, обеспечивающих достаточное кровообращение (пульс на лучевых артериях и повышение АД до 80- 90 мм рт. ст.). 
14 Прекращение реанимации СЛР непрофессионалами СЛР непрофессионалами Отсутствие признаков эффективности в течение 30 мин Отсутствие признаков эффективности в течение 30 мин Рекомендация медицинского работника Рекомендация медицинского работника СЛР профессионалами СЛР профессионалами СЛР не показана СЛР не показана Отсутствие признаков эффективности в течение 45 мин Отсутствие признаков эффективности в течение 45 мин 
15 Реанимационные мероприятия не целесообразны состояние биологической смерти состояние биологической смерти биологическая смерть констатирована после проведенного полного комплекса лечебных мероприятий; биологическая смерть констатирована после проведенного полного комплекса лечебных мероприятий; несовместимая с жизнью травма; несовместимая с жизнью травма; больным после обширных операций, осложненных неоднократными остановками сердца или массивной кровопотерей, длительной гипотензией, анурией, отсутствием сознания, отрицательной динамикой на ЭЭГ; больным после обширных операций, осложненных неоднократными остановками сердца или массивной кровопотерей, длительной гипотензией, анурией, отсутствием сознания, отрицательной динамикой на ЭЭГ; болезни в стадии декомпенсации с прогрессирующей сердечной и дыхательной недостаточностью; болезни в стадии декомпенсации с прогрессирующей сердечной и дыхательной недостаточностью; больные с тяжелой интоксикацией на почве хронического заболевания в терминальной стадии; больные с тяжелой интоксикацией на почве хронического заболевания в терминальной стадии; инкурабильные онкологические больные в IV стадии заболевания; инкурабильные онкологические больные в IV стадии заболевания; 
16 На исходы остановок сердца наилучшим образом повлияют массовое обучение населения массовое обучение населения массовое обучение населения массовое обучение населения раннее начало реанимационных мероприятий раннее начало реанимационных мероприятий раннее проведение дефибрилляции. раннее проведение дефибрилляции. раннее проведение дефибрилляции раннее проведение дефибрилляции 
17 Выживаемость выживаемость к моменту выписки от 16% до 49%. выживаемость к моменту выписки от 16% до 49%. Уровень выживаемости в после остановки сердца в условиях стационара варьирует от 15% до 20%. Уровень выживаемости в после остановки сердца в условиях стационара варьирует от 15% до 20%. 
II. Алгоритм проведения базовой сердечно-легочной реанимации
Выживаемость пострадавших во многом зависит от четырех факторов:
1. Раннего распознавания критических нарушений жизненно важных функций.
2. Срочного вызова скорой медицинской помощи.
3. Немедленного начала и адекватного оказания первой помощи и при необходимости – реанимационных мероприятий.
4. Быстрой доставки в профильный стационар и раннее начало оказания специализированной медицинской помощи.
Алгоритм проведения базовой сердечно-легочной реанимации - это чёткая последовательность действий по оценке состояния и оказанию первой помощи пострадавшим. Алгоритм разработан в соответствии с методическими рекомендациями НИИ общей реаниматологии РАМН, Национального совета по реанимации России и Европейского Совета по Реанимации.
Необходимо строго придерживаться алгоритма первой медицинской помощи, приведенного в спедующем окне.
2.Алгоритм проведения базовой сердечно-легочной реанимации:
1. Оценка ситуации.
2. Оценка сознания пострадавшего. После оценки обстановки и устранения опасности для спасателя и пострадавшего необходимо определить наличие сознания у пострадавшего. Для этого его надо взять за плечи, встряхнуть («шейк-тест») и громко спросить: «Что с Вами, помощь нужна?». При наличии сознания – осмотр на предмет травм, вызов скорой медицинской помощи, оказание первой помощи и контроль состояния пострадавшего до прибытия бригады.
3. При отсутствии сознания – приглашение помощника и проверка дыхания.
4. Для проверки дыхания производится открытие дыхательных путей путем запрокидывания головы и подъема подбородка (для этого одну ладонь кладут на лоб пациента, двумя пальцами другой поднимают подбородок, запрокидывая голову назад и выдвигая нижнюю челюсть вперёд и вверх), после чего осуществляется попытка услышать нормальное дыхание, почувствовать выдыхаемый воздух щекой, увидеть движение грудной клетки. Проверка дыхания осуществляется в течение 10 сек.
5. При наличии дыхания пострадавшему придается устойчивое боковое положение, производится вызов скорой медицинской помощи и контроль состояния пострадавшего до прибытия бригады. Придание устойчивого бокового положения осуществляется следующим образом: ближняя к спасателю рука пострадавшего вытягивается «вверх» вдоль туловища и кладётся справа от головы. Другая рука сгибается в локте, а кисть её помещается между рукой и щекой пострадавшего, ладонью – к щеке. Дальняя от спасателя нога сгибается в колене под прямым углом. После чего, находясь с правой стороны, берёмся левой рукой за левое плечо, а правой – за левое колено и лёгким движением пострадавший поворачивается на бок.
6. При отсутствии дыхания производится вызов скорой медицинской помощи и начинаются компрессии грудной клетки с частотой 100 раз в минуту на глубину 5 – 6 см в чередовании со вдохами искусственной вентиляции легких в соотношении 30 компрессий к 2 вдохам. Место расположения рук при компрессиях – по центру грудной клетки относительно вертикальной оси. Компрессии проводится только на ровной, твёрдой поверхности. Упор делается на основание ладоней. Руки могут быть взяты «в замок» или одна на другую «крест-на-крест», пальцы должны быть приподняты и не должны касаться грудной клетки. Прекращать компрессии можно только на время, необходимое для проведения ИВЛ и на определение пульса на сонной артерии. Руки в локтевых суставах не должны быть согнуты. Первая компрессия должна быть пробной, для определения эластичности грудной клетки, последующие производятся с такой же силой. Компрессия должна производиться по возможности ритмично, линия плеч реаниматора должна находиться на одной линии с грудиной и параллельно с ней. Расположение рук перпендикулярно грудине. Компрессии производятся строго вертикально в переднезаднем направлении по линии, соединяющей грудину с позвоночником, при этом нельзя отрывать руки от грудины. Компрессии выполняются плавно, без резких движений, тяжестью верхней половины своего тела. Смещение основания ладоней относительно грудины недопустимо.
7. Указанные мероприятия производятся до появления у пострадавшего признаков жизни либо до прибытия скорой медицинской помощи.
3. Тактические ошибки при проведении сердечно-лёгочной реанимации:
• Задержка с началом сердечно-лёгочной реанимации;
• Неуверенные, нечёткие действия спасателя;
• Воздействие на процесс посторонних лиц;
• Преждевременное прекращение реанимационных мероприятий;
• Ослабление контроля состояния пациента после восстановления кровообращения и дыхания.
Сердечно-легочная реанимация – это комплекс мероприятий направленных на оживление организма в случае остановки кровообращения и/или дыхания.
Наиболее частыми первичными причинами остановки кровообращения служат фибрилляция желудочков, гемодинамически неэффективная желудочковая тахикардия и, реже, электромеханическая диссоциация и асистолия. Первичная остановка дыхания также может вызывать остановку кровообращения, но она крайне редко диагностируется на догоспитальном этапе, так как к моменту оказания помощи чаще всего уже регистрируется асистолия или фибрилляция желудочков.
Вторичные причины – это постконверсионные ритмы, возникающие после попыток восстановления сердечной деятельности.
Сердечно-легочная реанимация состоит из двух совершенно независимых, но взаимодополняющих этапов оказания помощи: это основные и специализированные реанимационные мероприятия.
Основные реанимационные мероприятия проводятся вне зависимости от причины остановки кровообращения и включают в себя поддержание кровообращения (непрямой массаж сердца), а также обеспечение проходимости дыхательных путей и достаточного уровня вентиляции легких (проведение ИВЛ). Вероятность сохранения жизни пациента в случае остановки кровообращения обратно пропорциональна периоду времени, от остановки кровообращения до времени начала реанимационных мероприятий. Проведение основных реанимационных мероприятий показано во всех случаях остановки кровообращения.
Специализированные реанимационные мероприятия требуют использования лекарственных средств и реанимационного оборудования, но не исключают, а лишь дополняют основные.
СПОСОБЫ ВВЕДЕНИЯ ЛЕКАРСТВЕННЫХ ВЕЩЕСТВПри налаженном периферическом венозном доступе возможно введение лекарственных препаратов в периферическую вену, но после каждого болюсного введения необходимо поднимать руку для ускорения доставки препарата к сердцу, сопровождая болюс введением некоторого объема жидкости (для его «проталкивания»).
С целью обеспечения доступа в центральную вену предпочтительно катетеризировать подключичную или внутреннюю яремную вены, т.к. введение лекарственных препаратов в бедренную вену имеет недостатки, характерные для периферического доступа: замедленная доставка препарата к сердцу и уменьшение его концентрации.
Если интубация трахеи произведена раньше, чем обеспечен венозный доступ, то адреналин, атропин, лидокаин можно вводить зондом в трахею. При этом препарат разводится на 10 мл физиологического раствора и его доза должна быть в 2–2,5 раза больше чем при в/в введении. Конец зонда должен находиться ниже конца интубационной трубки и после введения препарата необходимо выполнить последовательно 2-3 вдоха (прекратив при этом непрямой массаж сердца) для распределения лекарства по бронхиальному дереву.
Внутрисердечное введение – “путь отчаяния”, применяется лишь при отсутствии другого способа введения лекарственных средств.
АДРЕНАЛИН (АДРЕНАЛИНА ГИДРОХЛОРИД, АДРЕНАЛИНА ГИДРОТАРТРАТ) - неселективный агонист альфа и бета адренорецепторов, известный с начала ХХ века, остается по сути единственным эффективным лекарственным средством (I класс) в сердечно-легочной реанимации. Преимущество адреналина в этой ситуации обусловлено именно его неспецифичностью. Так воздействие на бета1 - адренорецепторы вызывает кардиотонический эффект, и в то же время влияние на бета2 -адренорецепторы вызывает дилатацию коронарных артерий, увеличивая тем самым перфузию миокарда. Влияние адреналина на a -адренорецепторы вызывает вазоконстрикцию периферического сосудистого русла и повышение АД.
Будучи биогенным амином, адреналин быстро и полностью разрушается в ЖКТ, поэтому применяется только парентерально. Однако, при остановке кровообращения, внутримышечное и подкожное введение совершенно неприемлемы, поскольку наступление эффекта в условиях сердечно-легочной реанимации должно быть незамедлительным и в первую, очередь стимулировать рецепторы сердца. Адреналин биотрансформируется во всех органах и тканях путем метилирования и дезаминирования, неактивные метаболиты выводятся почками.
До настоящего времени нет данных об оптимальной дозе адреналина при сердечно-легочной реанимации. Высокие дозы адреналина (10-15 мг) можно использовать в случае длительной остановки кровообращения, отсутствии эффекта от стандартной дозы (1–5 мг в/в) и тогда, когда “нечего терять”.
ЛИДОКАИН является антиаритмическим препаратом I b группы, местным анестетиком. При сердечно-легочной реанимации применяется как антифибрилляторный препарат. Раствор лидокаина совместим с растворами адреналина.
АТРОПИН (АТРОПИНА СУЛЬФАТ) - неспецифический холиноблокатор, с преимущественным действием на м-холинорецепторы. При сердечно-легочной реанимации важным является уменьшение вагусного (тормозящего) влияния на сердце (увеличение ЧСС).
Из “положительных” побочных эффектов следует отметить снижение секреторной активности бронхиального дерева, уменьшение ларинго- и бронхоспазма. После использования атропина невозможно (или практически невозможно) оценить состояние ЦНС по размеру зрачков и их реакции на световые раздражители, в связи с выраженным и продолжительным мидриатическим действием.
Атропин легко и быстро всасывается из ЖКТ, в течение 2 ч 80% препарата выводится с мочой.
НАТРИЯ БИКАРБОНАТ, НАТРИЯ ГИДРОКАРБОНАТ - щелочной раствор с рН 8,1, способствующий уменьшению (компенсации) метаболического ацидоза, но при дыхательном ацидозе и/или отсутствии адекватной вентиляции легких, за счет накопления CO3 +. способный усугублять нарушения КЩС. Применяют в виде 4% раствора. Следует помнить, что смешивание в шприце или даже катетере бикарбоната натрия с практически любыми другими препаратами вызывает инактивацию (адреналин и др.) или осаждение (раствор СаCl и др.).
Показания к применению бикарбоната натрия в настоящее время значительно ограничены (см. ниже).
ИНФУЗИОННЫЕ РАСТВОРЫ Для проведения инфузионной терапии и разведения лекарственных средств во время сердечно-легочной реанимации рекомендуется изотонический растворхлорида натрия. 5% раствор глюкозы может оказать неблагоприятное воздействие на ЦНС вследствие гипергликемии.
ТАКТИКА ПРИ ФИБРИЛЛЯЦИИ ЖЕЛУДОЧКОВ И ГЕМОДИНАМИЧЕСКИ НЕЭФФЕКТИВНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
1) Основным способом лечения фибрилляции желудочков является электрическая дефибрилляция. Начальная энергия разряда составляет 200 – 360 Дж. При отсутствии электрического дефибриллятора допустимо выполнять прекордиальный удар.
2) При сохранении фибрилляции желудочков повторяют электрический разряд.
3) При неэффективности – возобновляют основные реанимационные мероприятия, производят интубацию трахеи, налаживают венозный доступ.
4) Адреналин 1 мг в/в струйно каждые 3 – 5 мин.
5) Возрастающие дозы адреналина 1-3-5 мг в/в каждые 3 минуты, или применение промежуточных доз 2-5 мг в/в каждые 3-5 минут.
6) Если в течение 1 минуты не восстановлен ритм, то выполняется электрическая дефибрилляция разрядом 360 Дж.
7) При продолжающейся фибрилляции желудочков используют антиаритмические препараты:
Лидокаин 1,5 мг/кг в/в струйно повторяют через 3–5 мин. В случае восстановления кровообращения налаживают непрерывную инфузию лидокаина со скоростью 2-4 мг/мин.
Сульфат магния 1-2 г в/в в течение 1-2 мин.
Предпочтение сульфату магния можно отдать в случае заведомой гипомагниемии, желудочковой тахикардии типа torsade de pointes («пируэт»).
8) Бикарбонат натрия вводят в/в 1 мэкв/кг, повторяя введение 0,5 мэкв/кг каждые 10 мин при сохраняющейся в течение продолжительного времени остановки кровообращения.
Рекомендуется чередовать введение лекарственных препаратов с разрядами дефибриллятора по схеме: “лекарство – разряд – лекарство – разряд”.
Следует отметить, что развитие асистолии после электрической дефибрилляции может быть обусловлено выраженной ваготонией (см. ниже).
ТАКТИКА ПРИ ГЕМОДИНАМИЧЕСКИ НЕЭФФЕКТИВНОЙ ЭЛЕКТРИЧЕСКОЙ АКТИВНОСТИ МИОКАРДА
Гемодинамически неэффективная электрическая активность миокарда – это условный термин, объединяющий разнородную группу нарушений ритма сердца: электромеханическую диссоциацию, желудочковые замещающие ритмы, медленный идиовентрикулярный ритм, брадиаритмии. Они характеризуются неэффективным кровообращением при регистрируемой на ЭКГ электрической активности миокарда, отличной от желудочковой тахикардии и фибрилляции желудочков. Практические подходы к лечению позволяют рассматривать эти нарушения ритма в одном разделе.
К сожалению, прогноз при этом виде нарушений ритма плохой, если не устранена причина, вызвавшая остановку кровообращения. К причинам, вызывающим гемодинамически неэффективную электрическую активность миокарда относят: гиповолемию, гипоксию (наиболее часто), гипотермию, ацидоз, массивную ТЭЛА, тампонаду сердца, гиперкалиемию, передозировку лекарственных средств, обладающих кардиодепрессивным действием (трициклические антидепрессанты и др.), а также ятрогенные осложнения, такие как напряженный пневмоторакс.
1) Основные реанимационные мероприятия – ИВЛ, непрямой массаж сердца.
2) Адреналин 1 мг в/в струйно каждые 3 – 5 минут.
3) Атропин 1 мг в/в струйно.
4) Допамин в дозе 5 – 20 мкг/кг мин (разводится 200 мг препарата на 400 мл физиологического раствора).
6) Бикарбонат натрия в/в 2–4 г (50–100 мл 4% раствора), повторяя введение 2 г каждые 10 мин. Показано при гиперкалиемии, метаболическом ацидозе, передозировке трициклических антидепрессантов; затянувшейся остановке кровообращения >2 мин); при длительной остановке кровообращения и отсутствии адекватной вентиляции легких.
ТАКТИКА ПРИ АСИСТОЛИИ
Тактика лечения этой причины остановки кровообращения практически не отличается от изложенной выше. Необходимо обратить внимание на следующее: ЭКГ в одном отведении при мелковолновой фибрилляции желудочков может симулировать асистолию и поэтому асистолия должна быть подтверждена в нескольких отведениях ЭКГ. Электрическая дефибрилляция при асистолии не показана. в связи с тем что разряд может лишь усилить ваготонию.
1) Основные реанимационные мероприятия – непрямой массаж сердца и ИВЛ.
2) Адреналин 1 мг внутривенно струйно каждые 3 – 5 минут.
3) Атропин 1 мг внутривенно струйно, повторные введения каждые 3 – 5 минут до общей дозы 0,04 мг/кг.
4) Допамин в дозе 5 – 20 мкг/кг мин (разводится 200 мг препарата на 400 мл физиологического раствора).
5) Электрокардиостимуляция (при асистолии может применяться трансторакальная стимуляция).
6) Бикарбонат натрия в/в 2–4 г (50 – 100 мл 4% раствора), повторное введение 2 г каждые 10 мин.
ЗАКЛЮЧЕНИЕВ случае успешно проведенных реанимационных мероприятий необходимо:
1. Убедиться в адекватной вентиляции легких (проходимость дыхательных путей, симметричность дыхания и экскурсии грудной клетки, оценить цвет кожных покровов).
2. Начать инфузию лидокаина со скоростью 2-3 мг/мин.
3. По возможности выявить патологическое состояние приведшее к остановке кровообращения и начать лечение основного заболевания.
К сожалению, нередко приходится прекращать реанимационные мероприятия в случае их неэффективности. Это определено в инструкции "по определению момента смерти человека, отказу от применения или прекращению реанимационных мероприятий" (утверждена первым заместителем Министра здравоохранения А. М. Москвичевым Письмо МЗ РФ от 30.04.97 № 10-19/148)
Читайте также: Энциклопедии. Лекарств | Анализов | Инфекций | Секса | Вопросов | Терминов | Норм | Аллергии | 03 | Другие | Косметология | Рецепты | Страницу лучше просматривать при среднем размере шрифта