








 Рейтинг: 4.0/5.0 (1857 проголосовавших)
Рейтинг: 4.0/5.0 (1857 проголосовавших)Категория: Инструкции
1. ОБЩИЕ ТРЕБОВАНИЯ ОХРАНЫ ТРУДА
1.1. К работе в качестве младшего медицинского персоналом допускаются лица, не моложе 18 лет, прошедшие предварительный медицинский осмотр и вводный инструктаж по охране труда и пожарной безопасности.
К самостоятельной работе младший медицинский персонал допускается после первичного инструктажа на рабочем месте, стажировки в течение 4-6 смен и проверки знаний безопасных методов и приемов выполнения работы.
Повторный инструктаж младший медицинский персонал проходит 1 раз в 6 месяцев.
1.2. На младший медицинский персонал могут действовать следующие вредные и опасный факторы:
– опасность заражения инфекционными заболеваниями (контактным, воздушно-капельным путем);
– опасность травмирования иглами шприцев, осколками стекла, другим острым инструментом;
– возможность острого и хронического отравления в результате токсического воздействия дезинфекционных средств при всасывании ядовитых веществ через слизистые оболочки и кожу и попадании в желудочно-кишечный тракт;
– повышенная физическая нагрузка;
– повышенное напряжение в электрической цепи, замыкание которого может пройти через тело человека.
1.3. Младший медицинский персонал обеспечивается санитарной одеждой и средствами индивидуальной защиты в соответствии с Нормами, согласованными с профсоюзным комитетом и утвержденными главным врачом учреждения. Младшему медицинскому персоналу выдаются:
– халат х/б или костюм х/б;
– фартук непромокаемый;
– перчатки резиновые;
– маска медицинская, одноразовая;
на мойке медицинского инвентаря дополнительно:
– галоши резиновые.
1.4. Младший медицинский персонал обязан:
– выполнять правила внутреннего трудового распорядка;
– соблюдать правила личной гигиены (ногти рук должны быть коротко подстрижены), содержать в чистоте санитарную одежду;
– выполнять требования настоящей инструкции по охране труда и других инструкций, знание которых обязательно в соответствии с должностными обязанностями;
– соблюдать противопожарный режим учреждения.
1.5. Обо всех замеченных нарушениях требований охраны труда на рабочем месте, а также о неисправностях оборудования, приспособлений, инструмента и средств индивидуальной защиты младший медицинский персонал должен немедленно сообщить непосредственному руководителю и не приступать к работе до их устранения.
1.6. О любом несчастном случае на рабочем месте младший медицинский персонал должен сообщить своему непосредственному руководителю.
2. ТРЕБОВАНИЯ ОХРАНЫ ТРУДА ПЕРЕД НАЧАЛОМ РАБОТЫ
2.1. Перед началом работы надеть санитарную одежду, волосы убрать под головной убор, рукава одежды подвернуть до локтя или застегнуть у кистей рук. Не допускается закалывать иголками санитарную одежду, держать в карманах одежды бьющиеся и острые предметы. Не разрешается работать без обуви.
2.2. Подготовить необходимые для выполнения предстоящей работы средства индивидуальной защиты, инструмент и приспособления, проверить их исправность.
2.3. Обо всех обнаруженных недостатках сообщить своему непосредственному руководителю и не приступать к работе до их устранения.
3. ТРЕБОВАНИЯ ОХРАНЫ ТРУДА ВО ВРЕМЯ РАБОТЫ
3.1. Младший медицинский персонал обязан:
выполнять только ту работу, которая поручена руководителем;
содержать в чистоте помещения в течение всего рабочего дня;
при уборке помещений пользоваться щеткой, совком, тряпкой и т.п. не допускается производить уборку мусора и отходов непосредственно руками.
3.2. Перед мытьем полов следует убедиться, что на нем нет осколков стекла или других режущих предметов.
3.3. При мытье полов избегать расплескивания воды и соблюдать меры предосторожности при ходьбе по скользкой поверхности.
3.4. Перед тем, как передвинуть мебель, оборудование и др. необходимо убрать с их поверхности предметы, которые могут упасть.
3.5. Уборку помещений, в которых находится включенная аппаратура, производить с мерами предосторожности, исключающими соприкосновение с аппаратурой и под-ключенными к ней проводами.
3.6. При выполнении работ с приставных лестниц или лестниц-стремянок руководствоваться требованиями «Инструкции по охране труда при выполнении работ с приставных лестниц и лестниц-стремянок» (И 16-2013). Не допускается пользоваться вместо лестниц случайными подставками (столами, ящиками и т.п.).
3.7. При пользовании электроприборами соблюдать меры электробезопасности: не допускать попадания влаги на провода и выключатели прибора; при выключении не дергать за шнур, а выключать только за вилку. Если электроприбор при работе перегревается, необходимо его нужно выключить и включать в работу только после охлаждения.
3.8. Протирать настольные электрические лампы, вентиляторы, бытовую технику, медицинское оборудование и другие электроприборы следует, отключив их от электрической сети (вынув вилку из розетки). При невозможности отключить электрооборудование от электросети – протирать его только сухой ветошью, предварительно убедившись в отсутствии неизолированных токопроводящих участков. Розетки и выключатели, также, протирать только сухой ветошью.
Запрещается протирать электрооборудование (а также провода, розетки, выключатели), подключенное к питающей сети мокрой или влажной ветошью (губками), а также прикасаться к нему мокрыми (влажными) руками или перчатками.
3.9. Ведра следует наполнять водой, растворами и т.п. на 10 см ниже края ведра.
3.10. При работе со стеклом и стеклянными изделиями следует применять следующие меры предосторожности:
не работать со стеклянной посудой, имеющей трещины или отбитые края;
посуду из под химических растворов мыть с помощью волосяных ершей;
мыть посуду из-под растворов кислот и химических реактивов обязательно в защитных
фартуках и перчатках;
мытье посуды из-под соляной кислоты производить обязательно в защитных очках;
во избежание порезов рук при мытье стеклянной посуды не прилагать особых усилий.
3.11. Работу с дезинфицирующими средствами выполнять в перчатках, при необходимости в рес¬пираторах.
3.12. При уборке помещений не допускается:
– производить уборку мусора и уплотнять его в урне (ящике, бачке и т.п.) непосредственно руками;
– класть тряпки и какие-либо другие предметы на электрооборудование;
– прикасаться тряпкой или руками к открытым и неогражденным токоведущим частям оборудования, подвижным контактам (ножам) рубильника, а также к оголенным и с поврежденной изоляцией проводам;
– производить влажную уборку электродвигателей, электропроводки, электропусковой аппаратуры;
– пользоваться неисправными вентилями и кранами;
– применять для уборки воду с температурой выше 50°С, а также сильнодействующие ядовитые и горючие вещества (кислоты, растворители, каустическую соду, бензин и т.п.);
– мыть руки в масле, бензине, эмульсиях, керосине;
– мыть и протирать окна при наличии битых стекол, непрочных и неисправных переплетов или стоя на отливе подоконника;
– мыть и протирать окна с внешней стороны, кроме помещений, находящихся на первом этаже здания.
4. ТРЕБОВАНИЯ ОХРАНЫ ТРУДА В АВАРИЙНОЙ СИТУАЦИИ
4.1. При возникновении аварийной обстановки – оповестить об опасности окружающих людей, доложить непосредственному руководителю о случившемся и действовать в соответствии с его указаниями.
4.2. При пожаре или возгорании немедленно сообщить в пожарную охрану по телефону – 01, приступить к тушению пожара имеющимися первичными средствами пожаротушения, сообщить о пожаре непосредственному руководителю.
4.3. Пострадавшим при травмировании, отравлении, внезапном остром заболевании оказать первую помощь, следуя указаниям «Инструкции по оказанию первой (доврачебной) помощи пострадавшим при несчастных случаях » (И 01-2014), при необходимости, вызвать скорую медицинскую помощь по телефону – 03.
5. ТРЕБОВАНИЯ ОХРАНЫ ТРУДА ПО ОКОНЧАНИИ РАБОТЫ
5.1. Убрать инструмент и приспособления в отведенное для этого место.
5.2. Вымыть руки.
5.3. Обо всех обнаруженных во время работы недостатках сообщить непосредственному руководителю.
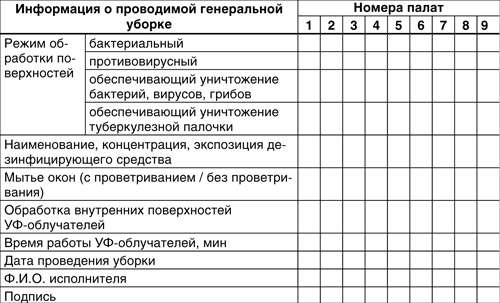
Алгоритм проведения уборок в лечебно - профилактических организациях 1. Определение Уборка в помещениях лечебно-профилактических организаций является одним из звеньев в цепи санитарно-противоэпидемических мероприятий, направленных на предупреждение внутрибольничной инфекции. При этом проводится очистка от грязи, пыли, субстратов биологического происхождения и дезинфекция, т. Существуют следующие виды уборок: Уборка по типу заключительной дезинфекции. Область применения Правила распространяются на средний и младший медицинский персонал клинических подразделений. Персонал, проводящий уборку должен пройти квалифицированный документированный тренинг по видам уборок. Контроль за проведением уборок ведут старшие медицинские сестры и сестры хозяйки отделений. Контроль и мониторинг проведения уборок осуществляют служба инфекционного контроля. «Санитарные правила «Санитарно-эпидемиологические требования к объектам здравоохранения». Журнал для записи проведения уборок и кварцевания. Инструкция дезинфекционного средства; 6. Порядок обеззараживания воздушной среды помещений. Алгоритм проведения влажной уборки 1. Определение Влажная уборка - пола, мебели, оборудования, подоконников, дверей проводится не менее двух раз в сутки в операционных между операциями и по мере загрязнения, с использованием моющих и дезинфицирующих средств, разрешенных к применению в Республике Казахстан. Средства на 10 литров воды. Алгоритм проведения генеральной уборки. Генеральная уборка проводится 1 раз в неделю по утвержденному графику с обработкой и дезинфекцией оборудования, мебели, инвентаря в следующих помещениях: 3. Палаты интенсивной терапии; 10. Помещения с асептическим режимом. Генеральная уборка 1 раз в месяц по утвержденному графику и по эпидемиологическим показаниям проводится с обработкой стен, пола, оборудования, мебели инвентаря в следующих помещениях: 14. Подготовка к генеральной уборке: а надеть специальную одежду халат, шапочка, маска, перчатки ; б постельные принадлежности матрацы, подушки, одеяла подвергают камерной дезинфекции или обработке растворами дезинфекционных средств; в помещение максимально освободить от мебели или отодвинуть ее к центру помещения, для обеспечения свободного доступа к обрабатываемым поверхностям и объектам; д приготовить рабочие растворы моющие и дезинфицирующие согласно инструкции по приготовлению растворов; е вынести медицинские отходы и обеззаразить емкости. Проведение генеральной уборки: а потолки, стены, кровати, тумбочки, столы и другую мебель, а также оборудование кабинетов обработать 0,5% моющим раствором 50гр. Алгоритм проведения уборки по типу заключительной дезинфекции 1. Определение Заключительная дезинфекция - после выписки, перевода, смерти больного, в освободившейся палате проводится уборка по типу заключительной дезинфекции. Подготовка к уборке по типу заключительной дезинфекции: а надеть специальную одежду халат, шапочка, маски, перчатки ; б постельные принадлежности матрацы, подушки, одеяла подвергают камерной дезинфекции или обработке растворами дезинфекционных средств; в помещение максимально освободить от мебели или отодвинуть ее к центру помещения, для обеспечения свободного доступа к обрабатываемым поверхностям и объектам; г приготовить рабочие растворы согласно инструкции по приготовлению растворов; д вынести медицинские отходы и обеззаразить емкости. Проведение уборки по типу заключительной дезинфекции: а методом орошения или протирания обработать потолки, стены, кровати, тумбочки, столы и другую мебель, смоченной дезинфицирующим раствором влажной ветошью утвержденной концентрации для заключительной уборки,; б после чего помещение закрывается на время выдержки экспозиции; в после экспозиции, помещение проветривается; г все поверхности смываются водой и просушиваются стены, потолок, мебель, аппаратура, оборудование чистой ветошью; д уборка завершается мытьем пола с дезинфицирующим раствором; е затем проводится кварцевание согласно перечня по объему помещений, с последующим проветриванием; ё после уборки ветоши обеззараживаются в дезинфицирующем растворе, промываются под проточной водой до исчезновения запаха дезинфицирующего средства и высушиваются; ж специальная одежда сдается в прачечную; з о проведение заключительной дезинфекции и кварцевания медицинская сестра отмечает в Журнале генеральных уборок и кварцевания. Перечень кварцевания помещений Кварцевание проводится после каждой уборки по объему помещения с последующим проветриванием в следующих помещениях: · Операционные блоки; · Перевязочные кабинеты; · Родильные залы; · Процедурные кабинеты; · Манипуляционные кабинеты; · Стерилизационные; · Палаты интенсивной терапии; · Смотровые кабинеты; · Инвазивные кабинеты; · Помещения с асептическим режимом. Примечание: Все уборки в режимных кабинетах проводятся совместно с медсестрой, медсестра начинает уборку с чистой зоны, т. В палатах санитарка начинает с кроватей, подоконников, дверных ручек, санитарные узлы и заканчивает мытьем пола. Обеденные столы, прикроватные тумбочки и холодильник для продуктов обрабатывает раздатчица. Мытье оконных стекол проводится не реже 1 раза в месяц изнутри, не реже 1 раза в 3 месяца снаружи и по мере загрязнения. Для удобной работы в системе Параграф-WWW настоятельно рекомендуем обновить ваш браузер. В противном случае, некоторые окна и кнопки могут отображаться некорректно, а скорость работы с поисковой системой и самим документом быть существенно снижена.
При наличии в стоматологической медицинской организации более трех стоматологических кресел, предстерилизационную очистку и стерилизацию проводят в специально выделенных помещениях - стерилизационных автоклавных. с выделением "чистых" и "грязных" зон и соблюдением поточности.
Убрать дом или квартиру – задача не из легких. Но еще сложнее сделать это в режимных помещениях – кабинетах и палатах медицинских учреждений. Ведь генеральная уборка в ЛПУ регламентируется санитарными нормами и правилами, ее всегда проводят по определенному алгоритму. Здесь важно не только соблюдать идеальную чистоту, но и придерживаться всех утвержденных инструкций. Лишь тогда в больницах и поликлиниках будут созданы условия, необходимые для сохранения и восстановления нашего здоровья.

Как правило, текущие и генеральные уборки в палатах, кабинетах и других помещениях мед. учреждений проводятся силами их собственного персонала – штатных уборщиц, санитарок и даже медсестер. Процесс состоит из очистки окон, дверей, стен, пола, мебели и оборудования от пыли и грязи. Кроме мытья, во время «генералки» обязательно осуществляют дезинфекцию поверхностей специальными составами, которые дают нужный уровень стерильности и не вредят здоровью пациентов и персонала. Перечень разрешенных к использованию в лечебных учреждениях моющих и антисептических средств предоставляется органами санэпиднадзора. Все моечно-дезинфекционные работы ведутся по утвержденному графику.
Периодичность генеральных уборок в ЛПУВажным отличием генеральных уборок в ЛПУ является их четкая периодичность – минимум раз в месяц. Но отдельные медицинские кабинеты обрабатываются чаще. Так, в помещениях с асептическими условиями (перевязочные, процедурные, хирургические, прививочные), требуется еженедельная полная мойка и дезинфекция. В терапевтических, стоматологических (кроме хирургии), физиотерапевтических, массажных кабинетах, рентгенкабинете и обычных палатах достаточно ежемесячных «генералок». Существует также понятие заключительной генеральной уборки, которая проводится в отдельных палатах после выписки пациентов.
Что необходимо для генеральной уборки в медицинском учрежденииИнвентарь для проведения санитарно-гигиенических работ в ЛПУ подбирается по утвержденному перечню:
Приспособления многоразового применения маркируются, чтобы исключить перенесение инфекций. Также необходима спецодежда (халаты, чепчики, перчатки, непромокаемые фартуки), в отдельных случаях комплект обязательно дополняется очками и масками (респираторами).
Этапы генеральной уборки в ЛПУВсе работы по чистке и дезинфекции в медучреждениях проводят по прописанному алгоритму. В общем случае есть два этапа генеральной уборки в помещениях ЛПУ. Первый состоит из следующих шагов:
Далее следует второй этап уборки. Необходимо:
После завершения работы весь инвентарь дезинфицируется, моется и сушится в специальном помещении. Спецодежда отправляется в прачечную.
Качественная генеральная уборка для современных клиникНа проведение всего комплекса работ традиционными методами уходит много времени и немало денег, а штатному персоналу медучреждений не всегда удается достичь желаемой чистоты в помещениях. Поэтому многие частные и государственные клиники обращаются в компании, предоставляющие клининговые услуги. Специалисты проводят генеральные уборки в ЛПУ быстро и качественно, благодаря наличию высокотехнологичного оборудования. При этом они ответственно относятся к выполнению всех инструкций, предписаний и нормативов.
В Санкт-Петербурге услуги по клинингу Вы можете заказать у профессионалов компании «Сияние». Результатом нашей работы будет идеальная чистота в каждом кабинете и каждой палате Вашего учреждения.
Санитарно-гигиенический режим в ЛПУ
Для предупреждения внутрибольничных инфекций большое значение имеет соблюдение гигиенических правил содержания больничных помещений и личной гигиены персоналом. Рассмотрим основные правила поддержания санитарно-гигиенического режима в ЛПУ.
При поступлении в стационар больные в зависимости от состояния проходят санитарную обработку в приемном отделении: принятие душа/ванны/мокрое обтирание, стрижка ногтей, осмотр на педикулез и при его выявлении соответствующую обработку волос. После санобработки больным выдается комплект чистого нательного белья и тапочки, а в палате – постельное белье. При выписке больных нательное и постельное белье сдается в стирку.
В палате отделения у больного должны быть индивидуальные стакан, ложка, зубная щетка, полотенце, мыло и могут быть – зубная паста и бритва.
Гигиенические помывки – 1 раз в неделю с отметкой в истории болезни.
Гигиенический уход за тяжело больными – умывание, протирание кожи лица и частей тела, полоскание полости рта – проводятся после приема пища и при загрязнении тела.
Обслуживающий медперсонал должен иметь комплект сменной рабочей одежды – халат, шапочка и обувь.
Перед осмотром каждого больного и после «грязных процедур» – медперсонал должен мыть руки путем 2-кратного намыливания.
Для поддержания чистоты и предупреждения инфекций проводится влажная уборка – не менее 2 раз в день с применением моющих (мыльно-содовых растворов) и дезинфицирующих средств и использованием маркированного инвентаря: мытье полов, протирка мебели, оборудования, дверей;
Один раз в 10 дней проводится генеральная уборка помещений - обметают потолки, стены, моют панели и полы, меняют постельное белье, пылесосом очищают одеяла
Соблюдается санитарно-противоэпидемический режим в ЛПУ: а) унитазы и писсуары ежедневно обрабатываются 0,5% раствором хлорной извести; подкладные судна после каждого использования дезинфицируют 0,2% раствором хлорной извести; б) для уменьшения микробной обсемененности периодически включают бактерицидные лампы с непрямым облучением.
От пребывания в больнице у больных возникает беспокойство и недовольство от больничной обстановки, что вызывает ухудшение их состояния. Поэтому в больницах должен соблюдаться лечебно-охранительный режим . заключающийся в устранении неблагоприятных раздражителей и включением мероприятий, оказывающих благоприятное воздействие на организм больного. Особое внимание придается мероприятиям, щадящим психику больного: а) необходимо помнить, что неосторожно сказанное слово может вызвать волнение и ухудшение состояния больного; б) больные стремятся прочитать историю болезни и от этого могут расстроиться – поэтому надо упорядочить хранение историй болезни; в) большое значение для покоя имеет удлинение физиологического сна – соблюдается дневной сон, в это время должна быть тишина в отделении, разговаривать тихо; использовать световую сигнализацию; г) персонал должен носить мягкую обувь; д) уборку в палатах делать после подъема больных; е) немаловажное значение имеет устранение неприятных «больничных» запахов, опрятное содержание помещений, уютная обстановка в палатах и отделении; ж) сюда же входит диетическое питание с учетом патологии больного и з) строгое соблюдение распорядка дня со стороны больных и персонала.
Планировка палат и боксов рассчитана на предупреждение внутрибольничных инфекций, которыми заражается до 10% госпитализированных больных, причем из них 2% погибает. Внутрибольничные инфекции – это абсцессы после инъекций, циститы и уретриты после катетеризации, инфекционный гепатит, гнойничковые и грибковые заболевания. Согласно определению ВОЗ, «внутрибольничная инфекция –это любое клинически выраженное заболевание микробного происхождения, поражающее больного в результате госпитализации или посещения ЛПУ с целью лечения, а таже больничный персонал при осуществлении им деятельности…». Собственно госпитальная инфекция – это инфекционные заболевания, которые возникают во время или после стационарного лечения (у рожениц – мастит, у новорожденных - сепсис; поступил больной с пневмонией - заболел дизентерией, гепатитом). Инфекция может быть занесена как больными, так и персоналом, а также вынесена персоналом из больницы в свою семью. Чем дольше ребенок лечится в стационаре, тем больше вирусов проникает в его организм, что определяется по антителам в крови, и это увеличивает пребывание ребенка в стационаре в среднем на 14 дней.
Откуда берутся патогенные стафилококки в отделении? При обследовании обслуживающего персонала выявляются носители – 54% (в т.ч. медсестер - 54%, санитарок - 70%, врачей – 42%). среди детей – 60%, в смывах с предметов больничной среды в палатах для новорожденных – 8%, в детском отделении – 12% и хирургическом – 14%.
Основные причины внутрибольничных инфекций:
А) Внутрибольничные причины:
Неполная диагностика: поступление больного с одним диагнозом, при том что он уже болен другой инфекционной болезнью (грипп, ОРЗ).
Неудовлетворительный медосмотр больных при поступлении (стафилококковые заболевания в роддоме при пропущенных гнойничках).
Недостаточная изоляция больных, особенно ослабленных – контакты в общих палатах, коридорах, туалетах.
Недостаточный контроль медперсонала за пациентами: у больного ОРЗ ребенка невыявленный понос и он заражает других.
Неудовлетворительный внутрибольничный санитарно-противоэпидемический режим: в общих местах плохая дезинфекция, белья не кипятится, палат неудовлетворительно дезинфицируются после выписки рожениц; развертываются дополнительные койки в коридорах и непалатных помещениях (что запрещается).
Плохая стерилизация шприцев и инструментария (положительная бензидиновая проба на скрытую кровь).
Б) Социальные причины:
Внедрение ассортимента новых диагностических и лечебных манипуляций, увеличивающих число вмешательств медаппаратуры и препаратов внутрь организма.
Расширение применения лекарственных средств, подавляющих иммунитет (иммунодепрессантов).
Привыкание микроорганизмов к типовым антибиотикам, что определяет эволюцию микробов.
Недостаточная социально-экономическая обеспеченность больниц: скопление в одном отделении с неизлечимыми болезнями пожилых или ослабленных пациентов, требующих не столько лечения, сколько ухода в социальном учреждении.
Проблема снижения внутрибольничных инфекций – дело не только младшего и среднего медперсонала, но и лечащего врача и работников санэпидслужбы, а также руководителей здравоохранения и властных структур.
Гигиенические требования к режиму работы больниц.
В больничных отделениях относительная влажность должны быть – 55-60%, а скорость движения воздуха не превышать 0,15 м/сек. В больнице должны быть: водопровод, канализация, центральное горячее водоснабжение, теплоснабжение, вентиляция, электричество, телефон. Здание более 2-х этажей должно быть оборудовано лифтами, мусоропроводом и мусорокамерой.
Отопление должно быть центральным, а в палатах – панельным (внутристенным) и отвечать следующим требованиям: 1) обеспечивать равномерность нагрева воздуха; 2) исключать загрязнение воздуха вредными веществами; 3) не создавать шума и 4) быть удобным для текущего обслуживания и ремонта. Вода в нагревательных приборах не должна превышать 85 о С.
Вентиляция должна быть приточно-вытяжной, с механическим побуждением и с подачей воздуха в коридоры. Кроме того, в помещениях действует естественная вентиляция – за счет форточек и фрамуг. В операционных, послеоперационных, наркозных, родовых и палатах интенсивной терапии устраивается кондиционирование воздуха. Наружный воздух при подаче фильтруется, фильтры меняются не реже 1 раза в месяц. В процедурных и перевязочных должны быть вытяжные шкафы для выполнения манипуляций, раковина и слив в канализацию.
К сведению:Особенности подачи воздуха в операционную:
создается подпор воздуха на 20 мм рт.ст. более атмосферного - воздух подается в соотношении притока над вытяжкой – 5:4. (приток всегда преобладает над оттоком);
сверху вниз – на уровне 3 м от пола (всегда: подача - сверху, удаление – снизу) – выходящий воздух из операционной поступает в коридор, а из него удаляется через вытяжную вентиляцию;
вытяжка находится внизу – у пола и осуществляется со скоростью 12 м/сек;
подача воздуха через кондиционер обеспечивает необходимый микроклимат: температура - 18,5-23,8ОС, влажность – 50-55%, кратность воздухообмена – 12-15 раз/час (оптимально-30);
вентиляционный воздух подается через многоступенчатые фильтры, осаждающие пыль с микрофлорой.
В подвалах больших больниц – 1,2 м ниже уровня земли могут размещать подсобные служебные помещения, помещения для выписки больных, медицинские архивы, вестибюли.
Шумные помещения – автоклавная, дезкамеры, стерилизационная не должны располагаться рядом с палатами, лечебными и процедурными кабинетами, а также над и под ними.
Внутренняя отделка помещений должна быть выполнена в соответствии с их функциональным назначением. Поверхность стен. перегородок, потолков должна быть гладкими, легко доступными для уборки и дезинфекции. Окраска стен должна быть осуществлена силикатными красками. Потолки покрыты известкой (водно-эмульсионной побелкой). Полы в палатах должна обладать повышенными теплоизоляционными свойствами (паркет, паркетная доска, деревянные полы), окрашены масляной краской, а в вестибюлях – должны быть устойчивы к разрушению (мрамор, мраморная крошка). В помещениях с повышенной влажностью – операционная, перевязочная, родовая, процедурная, ванная, душевая, санузлы, клизменная – стены должны быть облицованы глазурованной плитой на полную высоту, а полы - из водонепроницаемых материалов В операционной стены должны быть покрыты безыскровыми, антистатическими, а потолки – водостойкими красками. В коридорах укладываются линолеумные полы с гладкими, с хорошо пропаянными швами и хорошо загнанными под плинтус.
Очистка и обеззараживание сточных вод от больниц осуществляется на общегородских очистных сооружениях. Специфические больничные отходы (послеоперационные, Паталогоанатомические и т.д.) подлежат обязательному централизованному сжиганию в специальных печах при больнице.
Мебель в больнице должна соответствовать стандартам и иметь гигиеническое покрытие (окраску, облицовку). Использовать неисправное оборудование не допускается.
Санитарно-технические приборы (краны, раковины, ванны, унитазы) должны находиться в исправном состоянии. Туалеты для больных должны быть оборудованы кабинками, вешалками, электросушилками для рук, зеркалами. В женских уборных должна быть кабина гигиены женщины с восходящим душем. К умывальникам должна быть подведена горячая вода (в детских палатах температура – не более 37 О С). Предоперационные, перевязочные, родовые залы д.б. с умывальниками с локтевыми кранами со смесителями. В палатах новорожденных должны быть раковины с широкой голиёй. Норма унитазов в туалетах: в мужских – 1 на 15 чел. женских – 1 на 10 чел.
В палатах не должно быть более 4 коек. Койки следует размещать рядами – параллельно стенам с окнами. Расстояние должно быть не менее - от стен до коек 0,9 м, между койками – в торцах - 1,2 м и сбоку – 0,8 м.
Освещение в палатах должно быть естественным. Дополнительное освещение искусственным светом допускается в кладовых, санузлах, ваннах, душевых, гардеробных. Искусственное освещение должно соответствовать назначению помещения, быть достаточным, безопасным, регулируемым и не оказывать слепящего действия. В каждой палате должен быть ночной светильник, расположенный около двери на высоте 1,3 м от пола. Нормы искусственного освещения для палат -100 лк, столовой -200 лк, операционной - 400 лк, перевязочной – 500 лк и т.д.
Акушерские отделения (санитарно-гигиенический режим).
Акушерские отделения и родильные дома имеют 7 категорий, в зависимости от числа коек (20 –150). Располагаются обычно в изолированных зданиях или в отдельном крыле. По планировке они должны обеспечить: 1) строгую изоляцию здоровых рожениц от больных, 2) поточность поступления и выписки рожениц и 3) исключить внутрибольничные заражения.
Акушерское отделение делится на два отделения: физиологическое и обсервационное (сомнительное) – для рожениц с повышенной температурой, гнойничками и другими заболеваниями. Перед этими отделениями роженицы проходят «фильтр» - где измеряется температура, собирается краткий анамнез, уточняются эпидданные, выявляются гнойничковые заболевания кожи, грипп, ангины и другие заболевания. Затем они поступают в соответствующие смотровые комнаты, откуда попадают в помещение для санитарной обработки, а из него – в соответствующее отделение.
Каждое отделение имеет общую планировку: предродовые палаты, палаты для новорожденных, родовой блок, палату интенсивной терапии, послеродовые палаты. Медицинский персонал строго закреплен за соответствующим отделением.
В последнее время делают палаты на 1-2 родильницы с новорожденными совместно – и этот опыт хорошо себя зарекомендовал и для здоровья ребенка и родильницы.
В палатах соблюдается принцип индивидуального пользования предметами обихода (судно, кровать, постельное белье, клеенка). Выписка из отделений осуществляется раздельно. После выписки в палате проводится генеральная влажная уборка всего помещения и всего оборудования с 6% раствором перекиси водорода, 0,5% раствором детергента, 5% раствором хлорамина и облучение бактерицидными лампами в течение 1,5-2 часов.
Вентиляция родовых палат осуществляется также, как помещений хирургических отделений. Оценка микробной обсемененности отделения осуществляется в 2 этапа: до работы (норма – 500 колоний на 1м 3 ) и во время работы (норма -1000 колоний на 1м 3. в детских палатах – до 750 колоний на 1м 3 ).
Профилактические мероприятия от заноса гнойничковых инфекций:
постоянный контроль за бактерионосителями патогенных стафилококков из числа персонала: а) при поступлении на работу - 3-хкратный мазок на стафилококк из зева и носа через 5-7 дней и обследование у ЛОР-врача; б) плановые обследования 1 раз в год и в) по эпидпоказаниям; г) не принимается персонал с хроническими заболеваниями верхних дыхательных путей и ротовой полости и носители патогенных стафилококков;
тщательное обследование поступающих рожениц;
при появлении стафилококковых заболеваний у новорожденных:
а) в этот же день направляются экстренные извещения в ЦГСЭН и в отдел госпитализации инфекционных больных станции скорой помощи;
б) осуществляется срочная выписка – кого можно;
в) изолируется этот отсек от отделения;
г) проводится тщательная дезинфекция этой палаты (блока), коек, постельных принадлежностей.
Показатель благополучия родильного дома – отсутствие заболеваний у рожениц и новорожденных: а) в роддоме и б) в течение 7-10 дней после выписки.
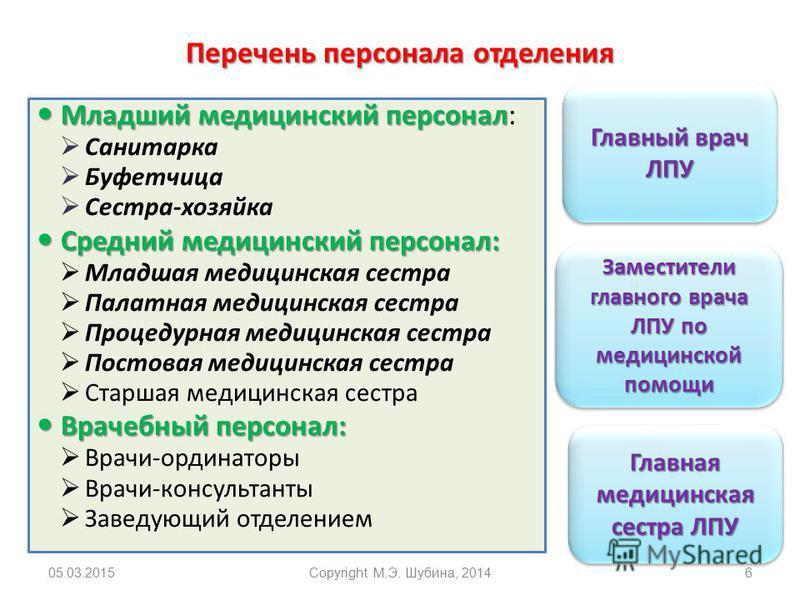
6. Личная гигиена персонала больницы
Соблюдение личной гигиены медперсоналом имеет эпидемиологическое и психологическое значение: неопрятный внешний вид отрицательно действует на больных.
Перед поступлением на работу медработники проходят медицинское обследование: на туберкулез, кожвензаболевания и СПИД, а работники пищеблока обследуются еще на бактерионосительство кишечных возбудителей болезней, затем 2 раза в год проходят медосмотр и сдают анализы на бактерионосительство. Работники родильных, детских, инфекционных отделений и пищеблока должны перед работой принимать душ, а работники дезкамер, туберкулезного, инфекционного отделений и прозекторской – после работы.
Санитарки не должны привлекаться к раздаче пищи больным.
Гигиенические требования к условиям труда медперсонала:
1) должны быть оборудованы санитарно-бытовые помещения: шкафы в гардеробной – на 100% персонала, площадь гардеробной на 1 вешалку – 0,8 м 2 для уличной и 0,4 м 2 для рабочей одежды;
должны быть оборудованы душевые кабины и унитазы по нормам санитарных правил, а для женщин – комната личной гигиены;
должна выдаваться спецодежда – халат, шапочка, сменная обувь и средства защиты – резиновые перчатки;
в процедурных кабинетах вывешиваются на стене правила охраны труда, ведется журнал регистрации микротравм, а в отделении - журнал первичного и повторного инструктажей на рабочем месте;
для специальных отделений (рентгенологическое, радиологическое и др.) – выдается персоналу защитный фартук и перчатки;
для персонала должно быть организовано место для горячего питания - столовая/буфет, а также комната отдыха – не менее 12 м 2 с холодильником и рукомойником.
Задачи больничной гигиены.
Системы застройки больниц, их плюсы и минусы.
Гигиенические требования к территории больницы.
Гигиенические требования к внутренней планировке больницы.
Устройство и назначение боксов и полубоксов.
Устройство палатных секций и их гигиенический режим.
Гигиенический режим работы инфекционного отделения.
Гигиенический режим работы акушерского отделения.
Гигиенические требования к вентиляции ЛПУ - виды вентиляции в различных отделениях: хирургическом (операционная, родовая), коридоры, палаты.
Гигиенические требования к отоплению ЛПУ.
Гигиенические требования к освещению ЛПУ.
Факторы, способствующие возникновению внутрибольничных инфекций.
Санитарно-гигиенический режим в ЛПУ.
Принципы лечебно-охранительного режима в ЛПУ.
Гигиенические требования к условиям труда медперсонала.
Личная гигиена персонала больницы.
Раздел 6. ЗДОРОВЫЙ ОБРАЗ ЖИЗНИ И ЛИЧНАЯ ГИГИЕНА
Тема № 17:КОМПОНЕНТЫ ЗДОРОВОГО ОБРАЗА ЖИЗНИ И ПУТИ ИХ
ФОРМИРОВАНИЯ. МЕТОДЫ, ФОРМЫ И СРЕДСТВА ГИГИЕНИЧЕСКОГО
Элементы ЗОЖ: рациональный труд и отдых, физическая культура, рациональное питание, борьба с вредными привычками, медицинская активность.
Методы, формы и средства гигиенического воспитания: собственный пример, ролевые игры, беседы, листовки (памятки), санитарные бюллетени, вечера вопросов и ответов, выставки.
Санология – наука об общественном (групповом, популяционном) здоровье; наука о здоровье здоровых, его охране, укреплении, Общество должно формировать у человека мотивацию к ЗОЖ.
Валеология – наука о формировании индивидуального здоровья.
Медицинские работники должны хорошо знать проблемы ЗОЖ и в своей повседневной жизни быть образцами его осуществления, проявлять высокую медицинскую активность.
Проводить беседы, готовить памятки и санбюллетени по проблемам ЗОЖ.
Образ жизни – главный фактор обусловленности здоровья. ЗОЖ – это деятельность, направленная на сохранение, укрепление и улучшение здоровья.
Два направления формирования ЗОЖ.
Факторы, обеспечивающие ЗОЖ.
Методы и формы гигиенического воспитания.
1. Образ жизни – главный фактор обусловленности здоровья. ЗОЖ – это
деятельность, направленная на сохранение, укрепление и улучшение здоровья.
По определения ВОЗ «Здоровье – это состояние полного физического, душевного и социального благополучия, а не только отсутствие болезней и физических дефектов». В таблица №2 (лекция №3) представлены факторы, влияющие на здоровье и продолжительность жизни человека, выраженные в процентах. Как видно из таблицы, определяющим на качество здоровья и продолжительность жизни является образ жизни.
Образ жизни– это вся активная деятельность человека, обеспечивающая его выживание в окружающей среде. Но в определенных конкретных условиях на здоровье и продолжительность жизни оказывают влияние индивидуальные приспособительные (адаптивные) реакции каждого человека. Здоровый организм обеспечивает оптимальное функционирование всех систем на любые жизненно допустимые изменения окружающей среды. Но есть предел выносливости к любому фактору, за границей которого начинает угнетаться здоровье. Здоровье – это не статичное состояние, а динамичное. При воздействии вредного фактора между здоровьем и болезнью происходят процессы адаптации, которые можно изобразить в виде схемы:
Здоровый образ жизни (ЗОЖ) – это деятельность, направленная на сохранение, укрепление и улучшение здоровья человека; это все, что в поведении и деятельности людей благотворно влияет на их здоровье. ЗОЖ включает в себя все, что сохраняет, улучшает и воспроизводит здоровье человека, группы и популяции. Это отличает его от здравоохранения. которое является системой общественных и государственных мер по охране и укреплению имеющегося и восстановления утраченного здоровья населения (лечение, профилактика и реабилитация).
ЗОЖ – это прежде всего деятельность, активность отдельной личности, группы людей и общества, использующих свои материальные и духовные условия и возможности для укрепления здоровья, гармоничного телесного и духовного развития человека.
ЗОЖ формирует те стороны образа жизни, которые положительно влияют на здоровье. В то же время, чем больше тренирован и закален здоровый человек, тем дольше он сопротивляется (используя возможности адаптации) воздействию болезнетворного фактора, а заболев, быстрей выздоравливает (приходит в норму).
Формированием ЗОЖ занимаются два научно-практических направления - санология и валеология.
Санология – наука об охране общественного (группового, популяционного) здоровья здоровых людей и его укреплении путем формирования определенного образа жизни. В основе санологии лежит представление о непосредственном влиянии на здоровье образа жизни и возможности его формирования на общественном уровне и тем самым улучшать качество жизни и продлевать саму жизнь человеку.
Санология организует борьбу за здоровье и продолжительность жизни путем формирования ЗОЖ на государственном и общественном уровне, с участием всех министерств и ведомств.Для этого социальная политика государства и общества должна включать не только вопросы совершенствования медицинской помощи больным, но и меры гигиенического воспитания здорового населения: борьбу с алкоголизмом, курением: наркотиками, активизацию физкультуры, спорта и т.д.
Общество должно формировать у человека мотивацию к ЗОЖ, которую должны составлять психологические, морально-нравственные, социально-экономические, педагогические, медицинские, правоохранительные и другие составляющие. Быть здоровым, придерживаться мероприятий по укреплению здоровья, заниматься физкультурой и спортом должно стать модно и престижно.
Создание морально-нравственного климата в обществе, когда здоровым быть модно, красиво и выгодно. Для этого должны и создаются государственные программы формирования ЗОЖ (федеральные, региональные, местные, учрежденческие и др.). Например, в Москве действуют городские целевые программы «Развития объектов физической культуры и спорта на 2005-2007 гг.», «Спорт Москвы» и др. Во многих регионах используются программы «Образование и здоровье», включающие обучение прогрессивным методикам по здоровьесберегающим технологиям. В формировании программ участвуют специалисты различных профессий: политики, юристы, педагоги, финансисты, медики и др. В рамках этих программ строятся доступные для оздоровления всех желающих. оздоровительные комплексы, которых в настоящее время очень мало (так в Москве обеспеченность ими на 2005 г. составляет всего 25%).
Рубль, вложенный в медицину, восстанавливает ресурсы здоровья на 6 рублей, а в физическую культуру – на 42 рубля (2006 г).
Валеология – наука о формировании индивидуального здоровья через действия самого человека. Врач-валеолог изучает условия жизни человека, выявляет его отклонения в образе жизни, обозначает мотивы для занятия ЗОЖ и дает рекомендации по укреплению здоровья с помощью отдельных элементов ЗОЖ. Им составляется долгосрочная индивидуальная программа формирования ЗОЖ (позволительную для данного человека), в которую включает диету с пищевыми добавками, физические нагрузки, желательные виды спорта и др. Не реже одного раза в полгода человек должен проводить корректировку программы у врача-валеолога.
Медики должны быть активными участниками ЗОЖ – проводниками гигиенического воспитания, пропагандистами и активистами. Для этого они должны хорошо знать составные элементы ЗОЖ и последствия их соблюдения и несоблюдения. Лозунг древних: «Врач, оздоровись сам!» - актуален всегда. Поэтому в здравоохранении профилактическое направление должно стать важнейшей обязанностью всех медиков и лечебных учреждений – от здравпунктов и поликлиник до ЛПУ.