








 Рейтинг: 4.2/5.0 (1921 проголосовавших)
Рейтинг: 4.2/5.0 (1921 проголосовавших)Категория: Инструкции
Оказывает наркотическое и снотворное действие.
Применяют для внутривенного вводного, базисного, а также для самостоятельного мононаркоза. К вводному предионовому наркозу прибегают в случаях, когда противопоказаны барбитураты. Применение предиона для базисного наркоза (в сочетании с эфиром, закисью азота, фторотаном) позволяет уменьшить количество основных средств для наркоза, необходимое для проведения анестезии. Препарат потенцирует действие мышечных релаксантов, что дает возможность уменьшить их дозу.
Наркотический эффект предиона после однократного внутривенного введения продолжается обычно (30 -40) мин.
Предион хорошо расслабляет мускулатуру, не оказывает существенного влияния на дыхание и сердечно-сосудистую систему. В связи с маловыраженным влиянием на углеводный обмен может применяться при сахарном диабете.
Препарат в настоящее время практически не применяется в клинике.
Наркотический эффект предиона после однократного внутривенного введения продолжается обычно (30 -40) мин.
Растворы предиона для инъекций готовят непосредственно перед употреблением. В качестве растворителей применяют 5 % раствор глюкозы, изотонический раствор натрия хлорида 0,25 % раствор новокаина или стерильную воду для инъекций.
Применяют предион в растворах разной концентрации (от 0,5 % до 5 %), чаще используют 2,5 - 5 % раствор.
Начальная доза для вводного наркоза составляет 10 - 12 мг/кг, а для базисного и самостоятельного наркоза 15 - 20 мг/кг. Общая доза колеблется в зависимости от вида наркоза, массы тела и состояния больного от 0,5 до 3,5 г при необходимости и более. Вводят раствор в вену большого калибра (обычно локтевую) через иглу с большим просветом.
Скорость введения - 1 г в течении 3 - 5 мин. Вводить препарат в вены нижних конечностей и в небольшие вены не рекомендуется, так как при этом чаще возникает раздражение сосудистой стенки. Введение препарата под кожу не допускается.
Действие предиона проявляется обычно через 3-5 мин. после введения. Капельное введение 0,5 - 1 % раствора вызывает поверхностный наркоз через 15 - 20 мин. Продолжением капельного введения можно поддерживать поверхностный наркоз.
Основным осложнением при использовании предиона является раздражение внутреней стенки вен, сопровождающееся болью по ходу сосуда во время введения препарата; в дальнейшем возможны уплотнение вен и развитие флебита. Для предупреждения этого осложнения при применении предиона рекомендуется в качестве растворителей использовать растворы глюкозы, натрия хлорида и новокаина; кроме того, до введения предиона следует ввести в вену 0,25 - 0,5 % раствор новокаина, а после окончания введения предиона (не вынимая иглы из вены) "промыть" вену указанными растворителями (10 - 20 мл).
При появлении болей во время введения раствора предиона следует произвести массаж предплечья и придать конечности возвышенное положение.
Индивидуальная повышенная чувствительность к препарату, склонность к тромбозам (закупорке сосудов сгустком крови - тромбофлебит), заболеваниям вен.
В герметично закрытых флаконах или ампулах вместимостью 20 мл с содержанием 0,5 г препарата.
Список Б. В прохладном, защищенном от света месте.
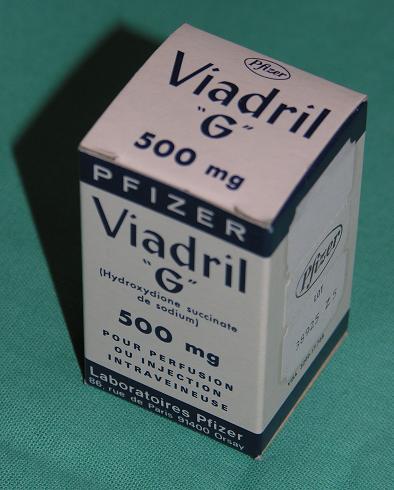
Гидроксидиона натрия сукиинат, Прегноциннатрий, Пресурен, Виадрил.
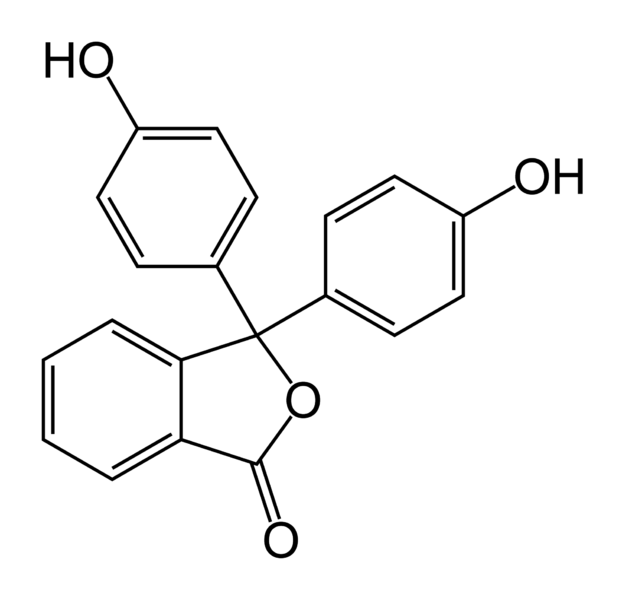
5-?- Прегнан-ол-21-диона-3,20 2l-моносукцината натриевая соль.
Белая или белая с желтоватым оттенком пористая масса или порошок.
Растворим в воде. Растворы имеют щелочную реакцию (рH 8,5-9,5). По химическому строению предион близок к стероидным гормонам
Тиопенталнатрий (Thiopentalumnatrium)
Таламонал (Thalamonal)
Гексенал (Hexenalum)
Сомбревин (Sombrevinum)
Дроперидол (Droperidolum)
Способ применения и дозы:
Раствор для инъекций готовят непосредственно перед употреблением. В качестве растворителя используют 5% раствор декстрозы, 0.9% раствор NaCl, 0.25% раствор прокаина. Начальная доза для вводной анестезии составляет 10-12 мг/кг, для базисной и самостоятельной анестезии - 15-20 мг/кг. Общая доза колеблется в зависимости от вида общей анестезии, массы тела и состояния больного - от 0.5 до 3.5 г (при необходимости и более). Вводят раствор в вену большого калибра (обычно локтевую) через иглу с большим просветом. Скорость введения - 1 г в течение 3-5 мин. Вводить в вены нижних конечностей и в небольшие вены не рекомендуется, т.к. при этом чаще возникает раздражение сосудистой стенки.
Средство для ингаляционной анестезии. По химическому строению близок к стероидным гормонам, но гормональными свойствами не обладает; оказывает снотворное, общеанестезирующее действие. Действие проявляется обычно через 3-5 мин после введения; капельное введение 0.5-1% раствора вызывает поверхностную общую анестезию через 15-20 мин, которую можно поддерживать капельным введением. Общеанестезирующий эффект после однократного в/в введения продолжается 30-40 мин. Хорошо расслабляет мускулатуру, не оказывает существенного влияния на дыхание и ССС. В связи с маловыраженным влиянием на углеводный обмен может применяться при сахарном диабете.
Боль по ходу вены; флебит (при появлении болей во время введения раствора в локтевую вену следует произвести массаж предплечья и придать конечности возвышенное положение).
Широкого применения в качестве ЛС для общей анестезии гидроксидион натрия сукцинат в настоящее время не имеет.
Усиливает действие миорелаксантов.
Наличие препарата Предион * :
Препарат и заменители отсутствуют в представленных аптеках, в продаже присутствуют следующие групповые аналоги, применение которых должно быть обязательно лично согласовано с лечащим врачом:
Оказывает наркотическое и снотворное действие.
Показания к применению:Применяют для внутривенного вводного, базисного, а также для самостоятельного мононаркоза. К вводному предионовому наркозу прибегают в случаях, когда противопоказаны барбитураты. Применение предиона для базисного наркоза (в сочетании с эфиром, закисью азота, фторотаном) позволяет уменьшить количество основных средств для наркоза, необходимое для проведения анестезии. Препарат потенцирует действие мышечных релаксантов, что дает возможность уменьшить их дозу.
Наркотический эффект предиона после однократного внутривенного введения продолжается обычно (30 -40) мин.
Предион хорошо расслабляет мускулатуру, не оказывает существенного влияния на дыхание и сердечно-сосудистую систему. В связи с маловыраженным влиянием на углеводный обмен может применяться при сахарном диабете.
Препарат в настоящее время практически не применяется в клинике.
Методика применения:Наркотический эффект предиона после однократного внутривенного введения продолжается обычно (30 -40) мин.
Растворы предиона для инъекций готовят непосредственно перед употреблением. В качестве растворителей применяют 5 % раствор глюкозы, изотонический раствор натрия хлорида 0,25 % раствор новокаина или стерильную воду для инъекций.
Применяют предион в растворах разной концентрации (от 0,5 % до 5 %), чаще используют 2,5 - 5 % раствор.
Начальная доза для вводного наркоза составляет 10 - 12 мг/кг, а для базисного и самостоятельного наркоза 15 - 20 мг/кг. Общая доза колеблется в зависимости от вида наркоза, массы тела и состояния больного от 0,5 до 3,5 г при необходимости и более. Вводят раствор в вену большого калибра (обычно локтевую) через иглу с большим просветом.
Скорость введения - 1 г в течении 3 - 5 мин. Вводить препарат в вены нижних конечностей и в небольшие вены не рекомендуется, так как при этом чаще возникает раздражение сосудистой стенки. Введение препарата под кожу не допускается.
Действие предиона проявляется обычно через 3-5 мин. после введения. Капельное введение 0,5 - 1 % раствора вызывает поверхностный наркоз через 15 - 20 мин. Продолжением капельного введения можно поддерживать поверхностный наркоз.
Нежелательные явления:Основным осложнением при использовании предиона является раздражение внутреней стенки вен, сопровождающееся болью по ходу сосуда во время введения препарата, в дальнейшем возможны уплотнение вен и развитие флебита. Для предупреждения этого осложнения при применении предиона рекомендуется в качестве растворителей использовать растворы глюкозы, натрия хлорида и новокаина, кроме того, до введения предиона следует ввести в вену 0,25 - 0,5 % раствор новокаина, а после окончания введения предиона (не вынимая иглы из вены) 'промыть' вену указанными растворителями (10 - 20 мл).
При появлении болей во время введения раствора предиона следует произвести массаж предплечья и придать конечности возвышенное положение.
Противопоказания:Индивидуальная повышенная чувствительность к препарату, склонность к тромбозам (закупорке сосудов сгустком крови - тромбофлебит), заболеваниям вен.
Форма выпуска препарата:В герметично закрытых флаконах или ампулах вместимостью 20 мл с содержанием 0,5 г препарата.
Условия хранения:Препарат из списка Б. В прохладном, темном месте.
Синонимы:Гидроксидиона натрия сукиинат, Прегноциннатрий, Пресурен, Виадрил.
Состав:5-?- Прегнан-ол-21-диона-3,20 2l-моносукцината натриевая соль.
Белая или белая с желтоватым оттенком пористая масса или порошок.
Растворим в воде. Растворы имеют щелочную реакцию (рH 8,5-9,5). По химическому строению предион близок к стероидным гормонам
Тиопенталнатрий (Thiopentalumnatrium) Таламонал (Thalamonal) Гексенал (Hexenalum) Сомбревин (Sombrevinum) Дроперидол (Droperidolum)
Не нашли нужно информации?
Еще более полную инструкцию к препарату «предион» можно найти здесь:
Если у вас есть опыт назначения этого препарата своим пациентам -- поделитесь результатом (оставьте комментарий)! Помогло ли это лекарство пациенту, возникли ли побочные эффекты во время лечения? Ваш опыт будет интересен как вашим коллегам, так и пациентам.
Если вам было назначено это лекарство и вы прошли курс терапии, расскажите -- было ли оно эффективным (помогло ли), были ли побочные эффекты, что вам понравилось/не понравилось. Тысячи людей ищут в Интернет отзывы к различным лекарствам. Но только единицы их оставляют. Если лично вы не оставите отзыв на эту тему -- прочитать остальным будет нечего.
Провизор Онлайнцентральной стимуляции частоты сердечных сокращений с одновременным снижением среднего артериального давления и сердечного индекса за счет кардиодепрессивного действия препарата. Многочисленными исследованиями показано, что гиподинамическая реакция кровообращения при вводной анестезии пропанидидом, как и при других видах внутривенной моноанестезии, сменяется резкой гипердинамической реакцией (артериальная гипертензия, тахикардия, повышение сердечного индекса) в ответ на выполнение интубации трахеи [Дарбинян Т.М. Хашман Т.А. 1982; Бунятян А.А. и др. 1983].
Как отмечено выше, смягчения нежелательных центральных эффектов пропанидида можно достичь путем сочетания его с препаратами противоположного центрального действия (фентанил, натрия оксибутират). При вводной анестезии особенно целесообразна комбинация пропанидида с фентанилом, позволяющая избежать центральных вегетативных реакций, кардиодепрессии, а также постинтубационной реакции кровообращения даже у больных гипертонической болезнью. Пропанидид вызывает быстро наступающее и значительное (на 45%) снижение мозгового кровотока с последующим восстановлением его к 10-й минуте после введения наркотика. Это создает ограничения к его применению у больных пожилого возраста с явлениями церебрального склероза.
По данным экспериментальных и клинико-биохимических исследований, действие пропанидида на печень незначительно и при использовании обычных наркотических доз биохимически не проявляется. В больших дозах препарат может вызывать преходящие функциональные сдвиги (увеличение концентрации билирубина в крови, угнетение окислительного и углеводного обмена печени). Существенного влияния на функцию почек пропанидид не оказывает.
В инструкциях по использованию пропанидида указаны его гемолитические свойства и противопоказания к применению при гемолитической анемии.
Способность пропанидида высвобождать эндогенный гистамин может быть причиной тяжелых осложнений по типу гистаминового шока с развитием трудно купируемых артериальной гипотензии, тахикардии, бронхоспазма. Описаны случаи смертельного исхода. В связи с этим целесообразно включать в премедикацию антигистаминные средства.
Показания к применению пропанидида обусловлены спецификой его наркотического эффекта. Его используют при кратковременных, в том числе амбулаторных, вмешательствах, инструментальных диагностических исследованиях, а также при вводной анестезии. Особые преимущества этого препарата в амбулатрной практике общеизвестны. Пропанидид не имеет себе равных по быстроте посленаркозного восстановления всех функции организма.
Противопоказания. указания в анамнезе на аллергические явления, бронхиальная астма, эпилепсия, гемолитическая анемия, недостаточность кровообращения. Большой осторожности требует применение пропанидида у пациентов старческого возраста.
Стероидная общая анестезия. Первым препаратом стероидного ряда,
нашедшим применение в анестезиологии, был гидроксидион (виадрил, пресурен, предион), близкий по химической структуре к гормонам коры надпочечников, но лишенный гормональной активности. После синтеза в 1955 г. виадрил широко применялся в США, а затем в Европе и в нашей стране на протяжении около 20 лет. Являясь препаратом метаболического ряда, он отличается минимальной токсичностью и большой терапевтической широтой действия благодаря сходству с естественными метаболитами человеческого организма. Это обусловливает особые преимущества применения его у больных с нарушением функции паренхиматозных органов, при анестезии в родах и при длительной терапии некоторых патологических состояний (столбняк, алкогольный психоз). Однако важным недостатком является местное раздражающее воздействие препарата на ткани, нередко приводящее к развитию флебитов. Это послужило причиной постепенного ограничения клинического использования виадрила. В настоящее время этот вид общей анестезии представляет в основном исторический интерес, несмотря на то что в нашей стране виадрил воссоздан в 1961 г. в лабораториях ВНИХФИ под названием «предион». Медицинской промышленностью он не производится.
Альтезин (альфатезин, СТ-1341) — новый представитель наркотических агентов стероидного ряда, синтезированный в Великобритании в начале 70-х годов.
Физико-химические свойства и фармакокинетика. Альтезин представляет собой смесь двух прегнандионовых дериватов: стероида I — альфаксолона и стероида II — альфадолона, растворенных в кремофоре — 20% растворе полиоксиэтилированного касторового масла в воде. Стандартный раствор содержит 9 мг стероида I и 3 мг стероида II; рН его близок к нейтральному. Учитывая неоднородный состав препарата, его принято дозировать не в миллиграммах, а в миллилитрах на 1 кг массы тела. Препарат не обладает гормональной активностью. В отличие от виадрила раздражающего влияния на эндотелий сосудов, даже артериальных, не оказывает.
По данным фирмы «Glaxo» (Великобритания), альтезин оказывает широкое терапевтическое действие. Его терапевтический индекс в 4,5 раза выше, чем тиопентал-натрия. Он удаляется из кровотока и инактивируется печенью, не перераспределяясь в тканях, чем объясняются кратковременность его действия и отсутствие кумуляции.
Методика анестезии. Анестезию целесообразно начинать на фоне эффективной премедикации с использованием транквилизатора (нейролептика), анальгетика и ваголитика. Вводная доза составляет 0,07—0,15 мл/кг, время введения 1—2 мин. Для анестезии во время операций и диагностических манипуляций можно вводить альтезин капельно.
Клиническая и электроэнцефалографическая картина общей анестезии. Выключение сознания наступает через 15—30 с от начала введения анестетика при картине высокоамплитудного гиперсинхронного 6-ритма 2,5—3 Гц,
аналогичного III стадии изменений ЭЭГ при барбитуровой анестезии (см. рис. 14.1). Предшествующие две стадии — электрической гиперактивности и смешанных волн чрезвычайно кратковременны и клинически не проявляются. Спустя 20—30 с после выключения сознания наступает стабилизация анестезии: фиксация глазных яблок в центральном положении, резкое ослабление роговичного рефлекса, релаксация языкоглоточной мускулатуры, снижение артериальною давления на 10—20 мм рт. Ст.г (при стабильной частоте сердечных сокращений) и депрессия дыхания (поверхностное учащенное дыхание, нередко апноэ, реже периодическое дыхание типа Чейна—Стокса). На ЭЭГ при этом регистрируются медленные 6-волны частотой 1—3 Гц, чередующиеся с участками смешанных ритмов малой амплитуды: IV стадия альтезиновой общей анестезии, аналогичная барбитуровой.
При дозе альтезина свыше 0,1 мл/кг общая анестезия достигает более глубоких уровней, характеризующихся резкой депрессией дыхания, часто апноэ, некоторым увеличением частоты сердечных сокращений, нарастанием артериальной гипотензии и релаксации языкоглоточной мускулатуры, углублением депрессии биоэлектрической активности мозга до V—VI стадии. При такой глубине анестезии возможна интубация трахеи без применения мышечных релаксантов. Примерно у трети больных наступление альтезиновой анестезии сопровождается судорожными подергиваниями отдельных групп скелетных мышц, редко – значительным двигательным возбуждением.
Продолжительность действия альнмина при использовании средних доз (0,07—0,1 мл/кг) не превышает 10 мин. Предварительное применение диазепама 0,12- 0,14 мг/кг удлиняет амнемезию до 15 -18 мин.
Таким образом, по кратковременности действия альтезин больше всего приближается к пропанидиду. По данным N North и соавт. (1973), психомоторные функции после общей анестезии альтензином у 82% больных восстанавливаются в среднем через 33 мин, у остальных позже. Все же в быстоте восстановления функциональной активности ЦНС альтезин уступает пропанидиду [Cailiard В. 1980).
Альтезин, как и барбитураты, является слабым анестетиком, мало подавляющим болевые и рефлекторные реакции в ответ на интубацию трахеи и хирургические манипуляции, поэтому большинство исследователей указывают на необходимость сочетания его при вводной анестезии с наркотическими анальгетиками или местной анестезией дыхательных путей, а при оперативных вмешательствах – с наркотическими анальгетиками и и ингаляционными анестетиками: закисью азота, галотаном, энтраном и др. [Lanza V. et al. 1979; Caiilarcl В. 1980. и др.] .
Действие на организм. Для общей анестезии альтезином наиболее типичны нарушения дыхания центрального типа гиповенгилнция, апноэ, расстройства ритма, хотя частота и степень их значительно уменьшаются при медленном (более 1 мин) введении препарата. Во время индукции нарушения ды-
хания существенного значения не имеют, так как сразу после выключения сознания следуют введение миорелахсанта, интубация трахеи и ИВЛ. При альтезиновой же анестезии с самостоятельным дыханием больных во время диагностических исследований и манипуляций необходимо быть готовым к обеспечению вспомогательной или искусственной вентиляции легких.
Гемодинамические эффекты альтезина весьма умеренны и проявляются небольшой периферической вазодилатацией, снижением артериального давления и увеличением частоты сердечных сокращений на 10—20% [Бунятян А.А. и др. 1976] в отсутствие изменений ЭКГ и сердечного выброса. Наряду с этим значительно снижается мозговой кровоток. Гипотензивный эффект в сочетании с уменьшением мозгового кровотока является ограничением к применению препарата у больных пожилого возраста с атеросклерозом сосудов головного мозга и при гипертонической болезни.
В терапевтических дозах альтезин не оказывает токсическою воздействия на печень и почки.
Анафилактические реакции у человека при применении альтезина не описаны, хотя, как и при использовании многих других внутривенных анестетиков, возможна легкая аллергическая реакция в виде эритемы кожи верхней половины туловища в течение нескольких минут после инъекции.
Показания к применению альтезина ограничиваются в основном вводной анестезией и мало травматичными кратковременными вмешательствами (ангиография, выскабливание полости матки и др.). При моноанестезии альтезином важным условием является введение его в дозе не менее 0,1 мл/кг, а при меньших дозах — комбинация его с закисью азота или наркотическим анальгетиком. Допустимо использовать альтезин и как базисный анестетик путем длительной инфузии в сочетании с наркотическими анальгетиками, закисью азота при операциях продолжительностью несколько часов.
Противопоказания к использованию альтезина относительны Требует осторожности применение его у больных пожилого возраста, при гипертонической болезни и церебральном атеросклерозе. При необходимости сохранения самостоятельного дыхания больного общая анестезия альтезином не оправдана ввиду часто возникающей депрессии дыхания. Нецелесообразно применение препарата при печеночной недостаточности, так как инактивация его полностью осуществляется в печени и является дополнительной нагрузкой на пораженный орган.
Анестезия натрия оксибутиратом. Первые сообщения Н.Laborit и соавт. о фармакологических свойствах гамма-гидроксибутирата натрия относятся к началу 60-х годов. Они сразу привлекли внимание клиницистов, поскольку речь шла о препарате со снотворными свойствами, потенцирующем эффект наркотических агентов и практически не оказывающем токсического действия ввиду химического сходства с естественным метаболитом мозговой ткани —гамма- аминомасляной кислотой, которая является тормозным медиатором ЦНС. Впер-
вые натрия оксибутират был применен в невропатологии и психиатрии. Хорошие результаты, полученные при длительной терапии некоторых психических заболеваний, неврозов и судорожных состояний, подтвердили безвредность этого препарата для организма человека даже в больших дозах. С середины 60-х годов началось применение натрия оксибутирата в анестезиологии.
Физико-химические свойства и фармакокинетика. Натрия оксибутират представляет собой натриевую соль гамма-оксимасляной кислоты, относящуюся к классу оксикарбоновых кислот жирного ряда. Выпускается отечественной промышленностью в ампулах по 10 мл 20% раствора, хорошо переносимого при любом способе введения в организм (внутривенно, внутримышечно, ректально, внутрь).
Являясь фактически энергетическим субстратом, натрия оксибутират включается в метаболизм и после соответствующих преобразований выводится преимущественно легкими в виде углекислого газа [Лабори Г. 1974]. Только 5% его в первые 8 ч после введения выделяется с мочой. При внутривенном введении натрия оксибутирата в дозе 100 мг/кг максимальная концентрация его в крови достигается к 15-й минуте. При приеме внутрь этот срок удлиняется до 1,5 ч. Через 24 ч препарат перестает определяться в крови [Лебеденко В.Я. 1972].
Методика анестезии. Важным условием успешного проведения анестезии натрия оксибутиратом является полноценная преднаркозная подготовка включением психотропного, анальгетического и ваголитического компонентов для смягчения присущих ему побочных эффектов.
Более чем двадцатилетний клинический опыт показал нецелесообразность применения натрия оксибутирата для моноанестезии.
Для вводной и поддержания анестезии натрия оксибутират вводят в дозе 70-100 мг/кг внутривенно медленно, лучше капельно. Во избежание нежелательных побочных эффектов (судороги, рвота) всю дозу можно развести в 50 мл изотонического раствора глюкозы или натрия хлорида и ввести в течение 5 мин. Сократить время индукции до 1—2 мин и избежать побочных эффектов можно, применяя натрия оксибутират в дозе 40—100 мг/кг в сочетании с барбитуратами короткого действия (тиопентал-натрий в дозе 2—6 мг/кг) или пропанидидом (см выше).
У физически крепких людей трудно достичь стабильной нейровегетативной защиты во время интубации трахеи и оперативного вмешательства даже при комбинации натрия оксибутирата (в любых дозах) с другими внутривенными, ингаляционными анестетиками и наркотическими анальгетиками, что связано со своеобразными механизмами центрального действия препарата (см. ниже), поэтому в широкой анестезиологической практике этот вид анестезии практически не применяется. Напротив, у пожилых и ослабленных больных, особенно с нарушением функции паренхиматозных органов и интоксикациями, поддержание анестезии натрия оксибутиратом в дозе 50—70 мг/(кг*ч) в сочета-
нии с закисью азота и малыми дозами фентанила — 1—2 мкг/(кг-ч) — имеет преимущество перед всеми другими видами общей анестезии, поскольку отсутствуют токсичность и депрессия кровообращения. Методики введения натрия оксибутирата внутримышечно, ректально и внутрь описаны в соответствующих разделах.
Клиническая и электроэнцефалографическая картина общей анестезии. Наркотическое состояние развивается после длительного латентного периода (10—15 мин), тогда как изменения ЭЭГ возникают через 3—5 мин от начала введения натрия оксибутирата и проявляются доминированием генерализованного гиперсинхронного а-ритма — ритма спокойного бодрствования (рис. 14.2), сочетающегося с развитием седативного эффекта и психомоторного покоя. Это свойство натрия оксибутирата можно использовать для преднаркозной подготовки, особенно в детской анестезиологии, вводя препарат в палате внутрь или ректально и достигая дремотного состояния и полного устранения страха перед операцией.
Сон наступает тогда, когда на ЭКГ начинает преобладать высокоамплитудная медленная активность (1—3 Гц), нередко сочетающаяся с элементами, характерными для малого судорожного припадка, пик—волна, быстрая волна— медленная волна (аналогично III стадии общей анестезии пропанидидом) В этом периоде при моноанестезии натрия оксибутиратом клинически отчетливо выражены судорожные явления, нарушения ритма дыхания, возможно непроизвольное мочеиспускание или дефекация. Стадия возбуждения особенно резко выражена при быстром введении препарата и может быть сведена к минимуму при медленном его введении По мере нарастания концентрации препарата в крови наступает стабилизация анестезии. При этом на ЭЭГ преобладают гигантские медленные волны частотой 0,5—2 Гц (по типу IV стадии при барбитуровой и пропанидидовой общей анестезии), что клинически проявляется ритмичным глубоким дыханием, стабильным артериальным давлением и тенденцией к брадикардии. Продолжительность анестезии на таком уровне составляет от 1 до 1,5 ч. Более глубокие уровни развиваются при дозах натрия оксибутирата свыше 150 мг/кг, которые в настоящее время практически не применяются, поскольку даже при таких дозах общая анестезия, достаточная для выполнения оперативною вмешательства, не достигается, а наркотическое состояние становится неуправляемым и продолжается несколько часов. Характерно, что при резкой депрессии биоэлектрической активности мозга с зонами изоэлектрического «молчания» до 10—15 с не происходит существенного угнетения кровообращения и дыхания.
Таким образом, типичными чертами использования натрия оксибутирата являются начальная фаза психомоторного успокоения, последующая отчетливо выраженная клинически и элекфоэнцефалографически стадия возбуждения ЦНС, отсутствие полноценной общей анестезии и сохранение функции жизненно важных центров ЦНС даже при глубоком наркотическом состоянии Учет этих

особенностей действий натрия оксибутирата необходим для правильного выбора показаний и методики применения препарата.
Рис. 14.2. Электроэнцефалографические стадии наркоза натрия оксибутиратом. Рис. 14.2. Электроэнцефалографические стадии наркоза натрия оксибутиратом. А — фаза генерализации гиперсинхронного а-ритма; I — стадия увеличения амплитуды и замедления фоновой активности до 6—10 Гц; II — стадия пароксизмов высокоамплитудных гиперсинхронных волн частотой 2,5—4 Гц с элементами судорожной активности «быстрая волна — медленная волна», III — стадия генерализованной гиперсинхронной (150—200 мкВ) активности частотой 1,5—4 Гц, IV—стадия высокоамплитудных медленных волн частотой 0,5— 3 Гц с периодическим снижением амплитуды ЭЭГ до уровня изоэлектрической линии; V — стадия «немых зон» длительностью до 5 с с короткими вспышками медленных волн, имеющих амплитуду 30—100 мкВ, VI — стадия «немых зон»
длительностью 10 с и более, дальнейшее уменьшение амплитуды биопотенциалов до 10—30 мкВ и укорочение периодов активности до 1—2 с
Действие на организм. Присущие натрия оксибутирату свойства имеют центральное происхождение. Механизмы центрального действия этого препарата наиболее полно освещены в работах М.И. Кузина и соавт. (1978), В.И. Сачкова и соавт. Н.А. Осиповой (1988), W.Winters и соавт. Согласно этим клиникоэкспериментальным исследованиям, основной эффект натрия оксибутирата развивается вторично, после стадии судорожного возбуждения ЦНС, особенно ярко выраженного при быстром введении препарата в чистом виде без предварительной медикаментозной подготовки. С этой фазой связаны преходящие расстройства ритма дыхания и замедление ритма сердца При введении натрия оксибутирата происходят стимуляция диуреза и снижение уровни калия в плазме крови, что в сочетании с характерными изменениями деятельности сердца и дыхания укладывается в картину активизации определенных отделов гипоталамуса, являющегося центром вегетативной регуляции. Специфическими анальгетическими свойствами натрия оксибутират не обладает. Более того, некоторые исследователи [Беляков В.А. и др. 1978] указывают на усиление под действием натрия оксибутирата нисходящих активизирующих влияний на сердечнососудистую систему, чем объясняется развитие интраоперационной некупирующейся артериальной гипертензии. Это требует комбинации натрия оксибутирата с другими общими анестетиками, но и при этом условии у обычного контингента больных трудно добиться стабилизации гемодинамических показателей.
Благодаря своей метаболической природе натрия оксибутират лишен токсических свойств и поэтому безопасен даже при недостаточности функций жизненно важных органов и систем, в том числе при печеночной и почечной недостаточности. Более того, он способен улучшать течение указанных патологических процессов, так как обладает свойствами антигипоксанта, способствуя повышению устойчивости сердца, мозга и печени к гипоксии и другим вредным воздействиям за счет предупреждения нарушения функции ферментных систем и повышения использования глюкозы [Михайлович В.А. 1977; Долгих В. Т. Меерсон Ф. 3. 1982].
Показания. Натрия оксибутират, мало пригодный для рутинной анестезиологической практики, по специальным показаниям применяется в анестезиологии и реаниматологии. К числу таких специальных показаний в анестезиологии принадлежат всевозможные критические состояния, обусловленные недостаточностью функции жизненно важных органов, тяжелыми интоксикациями, гипоксией (геморрагический шок, печеночная и почечная недостаточность, разлитой перитонит), требующие оперативного вмешательства. В отличие от других общих анестетиков натрия оксибутират в этих случаях не только не является дополнительным повреждающим фактором, но оказывает лечебное действие
и увеличивает выживаемость организма за счет повышения устойчивости к гипоксии и ацидозу, стабилизации кровообращения и уменьшения выраженности гиперкалиемии. У крайне тяжело больных, находящихся в коматозном состоянии, достаточно применения натрия оксибутирата (60—70 мг/кг) как единственного компонента анестезиологического пособия.
В реаниматологии натрия оксибутират применяется в малых дозах (по 30— 50 мг/кг несколько раз в сутки) как средство повышения выживаемости, восстановления функций ЦНС в постреанимационном периоде и как противосудорожное средство, в том числе при нефропатии беременных ввиду полной безвредности для плода.
Общая анестезия кетамином. Клиническое применение кетамина началось с середины 60-х годов и сразу вызвало поток противоречивых публикаций. В дальнейшем наступил период трезвой оценки и тщательного экспериментального и клинического изучения этого ценного по основным свойствам, но «трудного» для клинического использования анестетика, дающего массу центральных побочных эффектов. В результате двадцатилетних исследований уточнены механизмы нейрофизиологического действия кетамина, разработаны оптимальные методы его клинического применения. В современной анестезиологии кетамин занимает одно из ведущих мест.
Физико-химические свойства и фармакокинетика. Кетамин (С1-581, кеталар, кетанест, кетажект, калипсол) представляет собой производное фенциклидина, близкое по химической структуре к галлюциногенам из ряда лизергиновой кислоты. Выпускается во флаконах по 10 мл 5% раствора, стабилизированного хлорбуталом. Водные растворы кетамина стабильны при комнатной температуре; их рН составляет 3,5 —5,5. Препарат хорошо переносим при внутривенном и внутримышечном введении. В нашей стране используется преимущественно калипсол фирмы «Гедеон Рихтер» (ВНР).
Кетамин обладает большой терапевтической широтой действия и ничтожной токсичностью, подтвержденными при длительном применении больших доз в эксперименте и клинике у больных с ожогами. После введения кетамин в силу хорошей жирорастворимости быстро попадает в мозг, а оттуда уже через 10 мин основная его часть перераспределяется в органы с хорошим кровоснабжением. С белками крови он связывается мало. Через 2 ч препарат разрушается в печени с образованием нескольких метаболитов, два из которых обладают каталептогенными свойствами, и в течение 2,5—4 ч выделяется с мочой и кишечным содержимым. Бензодиазепины удлиняют действие кетамина за счет торможения расщепления, галогеносодержащие анестетики — за счет замедления перераспределения из мозга [Larsen R. 1985].
Методика анестезии. Основной методический принцип анестезии кетамином — обязательная комбинация с другими фармакологическими компонентами, устраняющими его побочные эффекты. Лучшим базисным агентом для кетаминовой анестезии являются транквилизаторы бензодиазепинового ряда
(диазепам), тормозящее действие которых направлено на возбуждаемые кетамином лимбические структуры мозга, ответственные за чрезмерные сердечнососудистые и психомоторные побочные эффекты кетамина. Средствами профилактики побочных реакций кетамина наряду с бензодиазепинами могут служить любые общие анестетики и препараты для нейролептаналгезии, но эти агенты значительно изменяют эффект кетамина, не позволяя в ряде случаев использовать его особые преимущества.
Для премедикации обязательно использовать транквилизатор типа диазенама (0,2 мг/кг), лучше в комбинации с дроперидолом (0,08 мг/кг). В большинстве случаев целесообразно применять атропин в общепринятой дозе, однако при исходно повышенной возбудимости миокарда, склонности к тахикардии и аритмиям, особенно у пожилых больных, снижение дозы атропина до 1 / 2 — 1 / 3 или полное его исключение из премедикации уменьшает либо полностью предотвращает кетаминовую тахикардию. Использование анальгетика в премедикации не обязательно, а при анестезии с самостоятельным дыханием нецелесообразно из-за возможной депрессии дыхания во время анестезии.
Моноанестезия кетамином в настоящее время практически не применяется, так как даже у грудных и новорожденных детей она сопровождается симпатомиметическими сердечно-сосудистыми реакциями [Михельсон В.А. и др. 1981].
Анестезию начинают с внутривенного введения диазепама (0,2—0,3 мг/кг) в течение 1 мин. В большинстве случаев через 1—2 мин это приводит к развитию транквилизации средней или глубокой степени, после чего переходят к введению кетамина. При слабой индивидуальной реакции больного на диазепам целесообразно использовать дополнительный компонент — дроперидол (0,10—0,12 мг/кг) и через 3—5 мин после этого приступать к введению кетамина.
Клинический опыт свидетельствует о значительной вариабельности индивидуальной реакции на кетамин, поэтому одномоментное введение традиционной дозы (2 мг/кг), особенно старым пациентам, не оправдано. Первоначальная доза 0,5 мг/кг, вводимая со скоростью 1—2 мг/с, дает возможность оценить выраженность основного эффекта и уловить начальные признаки побочных симптомов, после чего продолжить введение анестетика, при необходимости приняв дополнительные меры (увеличение дозы диазепама, дроперидола).
Поданным специальных нейрофизиологических исследований, так называемая субанестетическая доза кетамина (0,5 мг/кг) может быть пригодна для достижения хирургической анестезии [Kochs E. et al. 1988].
У ряда больных, особенно пожилого возраста, для выполнения внеполостной операций достаточны дозы кетамина 0,8—1,0 мг/кг при гладком течении анестезии, адекватном самостоятельном дыхании и сумеречном сознании. В большинстве случаев оптимальная начальная доза составляет 1—1,5 мг/кг; поддерживающие дозы ( 1 / 2 — 1 / 3 первоначальной) вводят через 15—30 мин. При
Наименование: Предион (Predionum)
Показания к применению:
Применяют для внутривенного вводного, базисного, также для самостоятельного мононаркоза. К вводному предионовому наркозу прибегают в случаях, когда противопоказаны барбитураты. Применение предиона для базисного наркоза (в сочетании с эфиром, закисью азота, фторотаном) позволяет уменьшить количество основных средств для наркоза, необходимое для проведения анестезии. Препарат потенцирует действие мышечных релаксантов, что дает возможность уменьшить их дозу.
Наркотический эффект предиона в последствии единоразового внутривенного введения продолжается обычно (30 -40) мин.
Предион хорошо расслабляет мускулатуру, не оказывает существенного влияния на дыхание и сердечно-сосудистую систему. В связи с маловыраженным влиянием на углеводный обмен может использоваться при сахарном диабете.
Препарат в настоящее время практически не применяется в клинике.
Фармакологическое действие:
Оказывает наркотическое и снотворное действие.
Предион способ применения и дозы:
Наркотический эффект предиона в последствии единоразового внутривенного введения продолжается обычно (30 -40) мин.
Растворы предиона для инъекций готовят непосредственно перед употреблением. В качестве растворителей применяют 5 % раствор глюкозы, изотонический раствор натрия хлорида 0,25 % раствор новокаина или стерильную воду для инъекций.
Применяют предион в растворах разной концентрации (от 0,5 % до 5 %), чаще используют 2,5 - 5 % раствор.
Начальная доза для вводного наркоза составляет 10 - 12 мг/кг, а для базисного и самостоятельного наркоза 15 - 20 мг/кг. Общая доза колеблется в зависимости от вида наркоза, массы тела и состояния заболевшего от 0,5 до 3,5 г при надобности и более. Вводят раствор в вену большого калибра (обычно локтевую) через иглу с большим просветом.
Скорость введения - 1 г в течении 3 - 5 мин. Вводить продукт в вены нижних конечностей и в небольшие вены не рекомендуется, так как при всем этом чаще возникает раздражение сосудистой стенки. Введение продукта под кожу не допускается.
Действие предиона проявляется обычно через 3-5 мин. в последствии введения. Капельное введение 0,5 - 1 % раствора вызывает поверхностный наркоз через 15 - 20 мин. Продолжением капельного введения можно поддерживать поверхностный наркоз.
Предион противопоказания:
Индивидуальная высокая восприимчивость к продукту, склонность к тромбозам (закупорке сосудов сгустком крови - тромбофлебит), заболеваниям вен.
Предион побочные действия:
Основным осложнением при использовании предиона является раздражение внутреней стенки вен, сопровождающееся болью по ходу сосуда во время введения продукта; в дальнейшем возможны уплотнение вен и развитие флебита. Для предупреждения этого осложнения при использовании предиона рекомендуется в качестве растворителей использовать растворы глюкозы, натрия хлорида и новокаина; кроме того, до введения предиона надлежит ввести в вену 0,25 - 0,5 % раствор новокаина, а в последствии окончания введения предиона (не вынимая иглы из вены) "промыть" вену указанными растворителями (10 - 20 мл).
При появлении болей во время введения раствора предиона надлежит произвести массаж предплечья и придать конечности возвышенное положение.
Форма выпуска:
В герметично закрытых флаконах или ампулах вместимостью 20 мл с содержанием 0,5 г продукта.
Синонимы:
Гидроксидиона натрия сукиинат, Прегноциннатрий, Пресурен, Виадрил.
Условия хранения:
Список Б. В прохладном, защищенном от света месте.
Предион состав:
5-?- Прегнан-ол-21-диона-3,20 2l-моносукцината натриевая соль.
Белая или белая с желтоватым оттенком пористая масса или порошок.
Растворим в воде. Растворы имеют щелочную реакцию (рH 8,5-9,5). По химическому строению предион близок к стероидным гормонам
Внимание!
Перед применением медикамента "Предион" необходимо проконсультироваться с врачом.
Инструкция предоставлена исключительно для ознакомления с « Предион ».